Orální glukózový toleranční test
Orální glukózový toleranční test (oGTT) odráží reakci organismu na podání glukózy fyziologickou cestou a hodnotí, zda je organismus schopen po zátěži glukózou udržet její hladinu v krvi v normálním rozmezí. Je sumou informací nejen o účincích hormonů regulujících glykémii, ale též o procesech v gastrointestinálním traktu (rychlost vyprazdňování žaludku, pasáž střevem a resorpce) a jaterních funkcích.
Orální glukózový toleranční test se používá především pro včasnou diagnózu gestačního diabetu. V tomto případě se používá jako rutinní skríninkové vyšetření, prováděné u všech těhotných na přelomu druhého a třetího trimestru (při vysokém riziku navíc i co nejdříve po zjištění těhotenství).
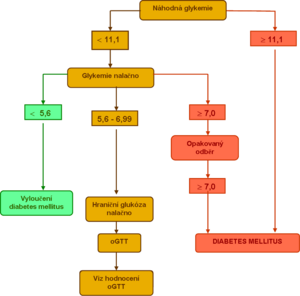
U ostatních osob se orální glukózový toleranční test doporučuje jako doplňující diagnostická zkouška pro diagnostiku DM, pokud nelze rozhodnout podle hodnot glykémie nalačno a náhodné glykémie (zejména pokud je glykémie na lačno mezi 5,6–7,0 mmol/l)[1]. Pokud jsou hodnoty glykémie nalačno nebo náhodné glykémie průkazné pro diagnózu DM, byl by oGTT zbytečnou zátěží pro pacienta, a je proto kontraindikován. Dále se neprovádí u akutně nemocných a imobilizovaných pacientů ani u nemocných na redukční dietě.
Provedení oGTT[upravit | editovat zdroj]
- 3 dny před testem neomezujeme příjem sacharidů (nejméně 150 g/den) a nemocný vykonává obvyklou tělesnou námahu;
- po 8–14hodinovém lačnění se odebere vzorek krve nalačno;
- pacient vypije 75 g glukózy rozpuštěné ve 250–300 ml čaje nebo vody během 5–10 minut;
- během vyšetření zůstává pacient sedět a nekouří;
- další vzorek krve se odebírá u těhotných v 60. a 120. minutě, u všech ostatních pacientů jen ve 120. minutě po zátěži glukózou.[2].
Pro oGTT se vždy odebírá žilní krev, nelze použít kapilární krev − měření by bylo zatížené příliš velkou chybou. Pokud stanovení glykémie nelze v laboratoři provést do 30 minut od odběru, odebírá se krev do zkumavek s inhibitorem glykolýzy (fluoridem sodným), jinak by mohly být výsledky ovlivněné spotřebou glukózy v již odebraném vzorku bílými krvinkami.[3]
Kromě výše uvedeného způsobu oGTT se může provádět ještě podrobnější tzv. glykemická křivka, kdy se krev odebírá vícekrát, zpravidla ve 30 minutových intervalech.
V průběhu glykemické křivky můžeme popsat tři úseky:
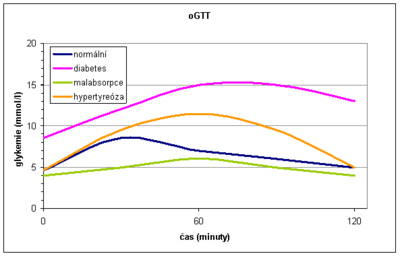
- Glukóza se po podání per os vstřebává ve střevě a glykémie se zvyšuje – vzestupná část. Po gastrektomii bývá strmá, při malabsorpci plochá. V důsledku zvýšení glykémie se podněcuje oxidace glukózy ve svalech a v játrech se tvoří glykogen.
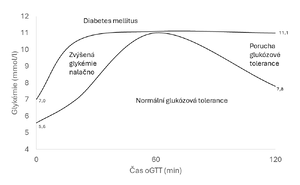
- Funkci jater a účinky inzulinu v játrech odráží další – vrcholová část glykemické křivky. U začínajícího DM není glukóza v játrech dostatečně přeměňována na glykogen, a proto vrchol glykemické křivky přesahuje hodnotu 11,1 mmol/l a maximum nastává i později než za 60 minut. Při onemocnění jater je vrcholová část křivky rovněž změněna. Hepatocyty nestačí vstřebanou glukózu zmetabolizovat, takže do periferie přechází více glukózy. Vrchol rovněž převyšuje hodnotu 11,1 mmol/l a zvýšení přetrvává déle než 60 minut, ale na rozdíl od DM se ve 120. minutě vrací k normě (zvonový tvar křivky). U hypertyreózy je v důsledku rychlého vstřebávání také překročena hladina 11,1 mmol/l, ale pokles je rychlý (gotický tvar křivky).
- Sestupná část je závislá na účincích inzulínu a fyziologicky je charakterizována poklesem hladiny glukózy. Zpomalený a nedostatečný návrat glykémie k normě je klasickým projevem DM.
Normálně pozorujeme maximální vzestup za 30–60 minut, nedochází ke glykosurii a po 2 hodinách se glykémie vrací k hodnotám nalačno.
Obecně je oGTT zatížen velkou náhodnou chybou a nízkou reprodukovatelností.
Hodnocení glykémie a oGTT[upravit | editovat zdroj]
Zdravé osoby mají plazmatickou glykémii nalačno < 5,6 mmol/l, při oGTT mají glykémii ve 120. minutě < 7,8 mmol/l.
Pro diagnózu DM svědčí
- glykémie nalačno > 7,0 mmol/l, nebo
- náhodná glykémie > 11,1 mmol/l spolu s klasickými příznaky diabetu, nebo
- glykémie > 11,1 mmol/l ve 120. minutě oGTT.
Pro potvrzení diagnózy DM je zapotřebí opakované vyšetření z dalšího odběru v některém z příštích dnů.
Pokud výsledky oGTT neodpovídají ani normální glykemické křivce, ani diagnóze DM, jde nejčastěji o některou z forem prediabetu:
- Zvýšená glykémie nalačno (impaired fasting glucose, IFG) je definována lačnou glykémií v rozmezí 5,6 až 6,9 mmol/l.
- Porucha glukózové tolerance (impaired glucose tolerance, IGT) je charakterizována glykémií ve 120. minutě standardně provedeného oGTT v rozmezí 7,8 až 11,0 mmol/l.[4]
Odkazy[upravit | editovat zdroj]
Související články[upravit | editovat zdroj]
- Poruchy metabolismu glukózy
- Vybraná biochemická vyšetření u pacientů s diabetes mellitus
- Hepatogenní diabetes a metabolizmus sacharidů
Reference[upravit | editovat zdroj]
- ↑ Doporučený postup. Diabetes mellitus - laboratorní diagnostika a sledování stavu pacientů. 2015. Dostupné také z URL <http://www.cskb.cz/res/file/doporuceni/DM/DM_dop_201601.pdf>.
- ↑ Doporučený postup. Dooručené diagnostické a terapeutické postupy pro všeobecné praktické lékaře. 2020. Dostupné také z URL <https://www.svl.cz/files/files/Doporucene-postupy/2020/DIABETES-MELLITUS-2020.pdf>.
- ↑ Doporučený postup. Gestační diabetes mellitus. 2019. Dostupné také z URL <https://www.gynultrazvuk.cz/uploads/recommendedaction/31/doc/p-2019-05-gestacni-diabetes-mellitus-schema-dohromady.pdf>.
- ↑ Doporučené diagnostické a terapeutické postupy pro všeobecné praktické lékaře. Diabetes mellitus. 2019. s. 4. Dostupné také z URL <https://svl.cz/svl-docs/doporucene-postupy/19/diabetes-mellitus-lecba-u-starsich-pacientu-v-cr-2019.pdf>.