Polyneuropatie/PGS/diagnostika
| Tento článek je určen pro postgraduální studium | ||||
| Prosíme, neprovádějte věcné editace, nemáte-li potřebnou kvalifikaci. | ||||
| Editujte s rozvahou. Věcné změny nejprve projednejte v diskusi. | ||||
Difuzní nebo vícečetné systémové postižení periferních nervů, které vzniká působením různých endo- i exogenních vlivů.
Klinický obraz
- Senzitivní příznaky: při postižení silných myelinizovaných vláken − parestézie, hypestezie až anestezie − ztráta pro dotyk a hluboké čití − propriocepci (pacienti nerozeznávají textury, mají pocit chůze po vatě, mechu, chůze je nejistá a zhoršuje se vyřazením zrakové kontroly, např. za šera). Při postižení tenkých nemyelinizovaných vláken − ztráta rozlišení pro teplotu a bolest a bolestivé fenomény: pálení, dysestezie − bolestivý dotek, hyperalgezie − snížený práh, hyperpatie − zvýšený práh, po jeho dosažení je bolest nadměrně vnímána.
- Motorické příznaky: typicky distální slabost, ale i proximální pletencová slabost (potíže s chůzí do schodů a s česáním), křeče, fascikulace (viditelné svalové záškuby).
Vyšetření
Hypo- až areflexie L5/S2 na DK, později i C5/8, porucha čití pro různé kvality, typicky mívá punčochovitý nebo rukavicovitý charakter, senzitivní ataxie a svalová slabost.
Dělení:
- dle rozvoje obtíží: akutní /subakutní / chronické,
- dle patologického procesu: axonální / demyelinizační,
- dle distribuce: symetrické / asymetrické, distální / proximální,
- dle postižení jednotlivých vláken: motorická / senzitivní / autonomní.
Pomocná vyšetření
- Krevní odběry: FW, KO, urea, kreatinin, jaterní testy, cholesterol, glykemie, orální glukózový toleranční test, bílkovina v séru, elfo bílkovin, kvantitativně imunoglobuliny, hladina vtaminu B12, foláty, homocystein, hormony štítné žlázy, borrelie. Dále základní imunologie: RF, antinukleární faktor, anti DNA, neuronální protilátky, protilátky proti gangliosidům. Při podezření na toxickou etiologii se doporučuje odeslání na pracovní lékařství.
- Moč: glukóza, bílkovina, paraprotein, porfyriny, delta-aminolevulová kyselina.
- Elektromyografie: potvrdí poruchu nervu a rozliší demyelinizační a axonální typ léze.
- U demyelinizační léze jde o postižení myelinové pochvy, což se projeví poruchou vedení vzruchu (zpomalená rychlost vedení nervem, je prodloužena F vlna, amplituda odpovědi nemusí být změněna, mohou být přítomny kondukční bloky).
- U axonální degenerace (léze) je vedení vzruchu neporušeno, dochází ke ztrátě axonů (objevují se denervační a reinervační projevy, normální rychlost vedení, snížené amplitudy CMAP).
- RTG plic
- lumbální punkce
- genetické vyšetření
- Biopsie nervu: nejlépe n. suralis, indikovaná u asymetrických a multifokálních neuropatií, dále u vaskulitid, amyloidózy, multifokálních demyelinizačních polyneuropatií, obecně k rozlišení mezi zánětlivým nebo nezánětlivým postižením nervu. U hereditárních polyneuropatií.
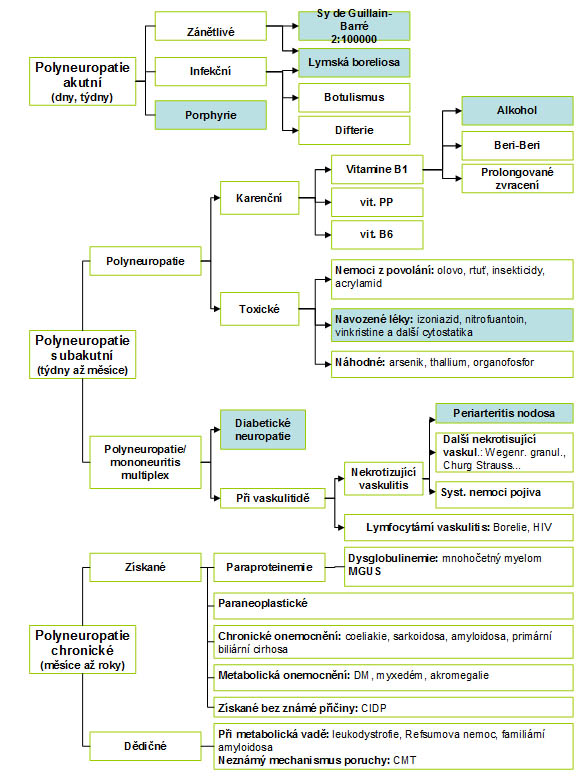
- Tab. 2 – Přehled typů polyneuropatií (modře nejčastější jednotky)
50 % polyneuropatií je diabetické či alkoholické etiologie!
Výčet hlavních příčin polyneuropatií [1]
| Metabolické a endokrinní vlivy |
|
| zánětlivé - dysimunitní příčiny |
|
| nutriční deficience |
|
| hereditární příčiny |
|
| toxické vlivy |
|
| maligní procesy |
|
| idiopatické - kryptogenní příčiny |
Polyradikuloneuritis, Guillainův-Barréův syndrom (GBS)
Akutní, multifokální zánětlivé demyelinizační postižení nervů a míšních kořenů.
Etiologie
- V 60 % 2–4 týdny předchází horečnatý infekt HCD, gastroenteritida – nejč. Campylobacter jejuni, CMV, EBV, VZV, Mycoplasma, očkování, operace.
- Autoimunní – primárně je napadena myelinová pochva periferních nervů (někdy primárně postižení pouze axonů – u infekce C. jejuni).
Klinický obraz
- Svalová slabost – rychle se rozvíjející (hodiny až dny), relativně symetrická, periferní paréza. Obvykle postupuje ascendentně na trup a HKK (ale DKK bývají více postižené), mohou být postižené dechové a bulbární svaly.
- Poruchy čití – akrální, časté, ale ne příliš těžké, spíš parestezie, dysestezie, punčochovitého či rukavicovitého charakteru, mohou i několik dnů předcházet slabosti. CAVE poruchy čití nikdy nejsou proporcionální ke svalové slabosti.
- Pacient je afebrilní!
- Bolesti – téměř pravidlem jsou intenzivní myalgie, atralgie, dorsalgie.
- Arefelxie – zejména distálně L2/S2, SVALOVÁ HYPOTONIE.
- Progrese obtíží může trvat 2–4 týdny, následuje fáze plató s různě závažným motorickým deficitem a s rychle nastupujícími atrofiemi (klinický obraz značně variabilní!), více proximálně bilaterální (zpravidla kvadrupostižení, i trup). CAVE pokud jsou postiženy dechové svaly a bránice – respirační insuficience, pokud hlavové nervy, jedná se nejčastěji o diplegii facialis (ta může být i dominantním příznakem s minimálním nálezem na DKK). Následuje fáze klinického zlepšování (6–12 měsíců). Záleží na tíži postižení, může končit smrtí.
- Dysautonomie – arytmie, hypertenze, posturální hypotenze, ataky profuzního pocení, nebývá porucha sfinkterů.
- Respirační insuficience – 60 % pacientů potřebuje JIP lůžko, z toho více než polovina dechovou podporu. Ležící může být bez obtíží, s dobrou saturací a eupnoe i při VC 800 ml, ale s minimální dechovou reservou, není schopen řádně odkašlat, má dysfunkci polykacích svalů a hrozí aspirace.
Subtypy Guillan Barré syndromu
- Millerův-Fisherův syndrom – oftalmoplegie, areflexie, ataxie a positivita IgG protilátek proti gangliosidu.
- Axonální varianty – akutní motorická (AMN) a akutní motoricko sensorická neuropatie (AMSAN), akutní pandysautonomie.
Chronická zánětlivá demyelinizační polyneuropatie (CIDP)
Odlišuje se od AIDP svým chronickým průběhem. V likvorologickém vyšetření nacházíme rovněž proteinocytologickou disociaci, na EMG multifokální demyelinizační postižení nervů a míšních kořenů. V klinickém obraze je spíše symetrická, proximální a / nebo distální slabost HKK či DKK, nebývají atrofie, časté jsou výrazné senzitivní obtíže. Nemoc progreduje postupně, 1/3 případů má charakter recidivující s relapsy a remisemi, jsou ale i formy stacionární.
Terapie je indikována při rychlé progresi či potížích s lokomocí. Iniciální terapie je IVIG (0,4 g/kg 5 dní, obvykle vyžaduje bolusové podávání v šestitýdenních intervalech), či PF (2–3x týdně po dobu 6 týdnů), či lze podat kúru kortikoidů (60–80 mg denně po dobu dvou měsíců, pak postupné klesání tak o 10 mg/měsíc). Chronická léčba je zpravidla dlouhodobá, nízkými dávkami kortikoidů nebo bolusové podávání IVIG (zpravidla 1x měsíčně).
Multifokální motorická neuropatie (MMN)
Vzácné, pomalu progredující onemocnění (roky), vyskytující se častěji u mužů, projevující se svalovou slabostí a atrofií v distribuci jednotlivých periferních nervů hlavně HK (nejdříve bývá postižen n. radialis, kdy např. vázne extenze jen jednoho prstu nebo jen v zápěstí, nebo n. medianus, ulnaris, peroneus a musculocutaneus). Na EMG je demyelinizační typ léze s perzistujícím blokem vedení a to i mimo místa obvyklých kompresí u úžinových syndromů. Asi 50 % má pozitivní protilátky proti GM1 gangliosidu. Dobrá je odpověď na vysoké dávky IVIG či cyklofosfamidu (kortikoidy i PF jsou neúčinné).
CAVE Onemocnění připomíná periferní formu ALS (obě nemoci mají i fascikulace a křeče), ale je na rozdíl od ALS dobře léčitelné.
Alkoholicko-karenční polyneuropatie
Polyneuropatie axonální senzoricko-motorická, se subakutním rozvojem, vyskytuje se u 20 % chronických alkoholiků. Etiologicky jde o nutriční a vitaminovou karenci (hlavně B1 − thiamin). Postižení bývá symetrické, se senzitivním a motorickým deficitem akrálně na DKK, později se objevuje stepáž, senzitivní ataxie.
Terapie: abstinence, nutrice, vyšší dávky B1 (lépe i.m. v 10denní kúře), na pozitivní senzitivní příznaky carbamazepin či gabapentin. Abstinenci lze kontrolovat dle GMT, CDT (karbohydrátdeficietní transferin).
Polyneuropatie při diabetes mellitus
Neuropatie způsobená metabolicko-ischemickými příčinami, trpí jí asi 50 % diabetiků. Nejčasteji se setkáme s chronickou distální symetrickou polyneuropatií, kde převažuje senzitivní postižení nad motorickým, postiženy jsou nejprve DKK, pak i HKK, typicky s akrálním vzorcem, přičemž typ senzitivního postižení závisí na typu postižených vláken. Nejčastěji se jedná o silná vlákna s nálezem nebolestivých parestezií, poruchou vibračního čití, polohocitu a pohybocitu, lehkou poruchou taktilního čití, se sníženými reflexy. Motorické postižení je méně časté, pokud se objeví, tak v peroneální svalové skupině, oslabená je pak dorzální flexe a vázne chůze po patách. Při dekompenzovaném DM se mohou vyskytnout reverzibilní rychle nastupující senzitivní příznaky, které po dosažení normoglykémie ustupují, při déletrvající dekompenzaci vzniká akutní bolestivá neuropatie s relativně rychlým začátkem, doprovázená váhovým úbytkem a palčivými, převážně nočními bolestmi. Pro poruchu je typická kontaktní hyperestezie kůže, pacientům vadí oděvy a kontakt s ložním prádlem. Na rozdíl od distální senzitivní neuropatie poucha čití progreduje na celých DKK. Při objektivním vyšetření se nachází jen malý senzitivní deficit. Dalším častým postižením jsou kraniální neuropatie, typické je postižení III., IV. a IV. hlavového nervu (s ušetřením zornice), které se zpravidla do několika měsíců upraví. Dále izolované neuropatie na končetinách, v místě obvyklých kompresí a úžinových syndromů (periferní nervy diabetiků jsou ke kompresi více náchylné), a proximální diabetická amyotrofie, která je vždy ASYMETRICKÁ, jedno- nebo oboustranná, silně bolestivá, začíná palčivými bolestmi v oblasti kyčle a stehna. Dochází k rychlému rozvoji atrofií (dny a týdny) a slabosti (svaly lumbálního pletence, iliopsoas a stehenní svaly). Stav je sice reverzibilní, ale úprava velmi postupná a pomalá.
Terapie: normalizace glykémie, přísun vitaminů (Milgamma kúra 10 inj. i.m. 2× ročně), kyselina thioctová (Thioctacid) − infuze s denní dávkou 600 mg 2–3 týdny, pak tbl 1×1 po dobu tří měsíců. V těžkých případech inzulinoterapie.
Neuropatie při lymeské borrelióze
Ve stádiu 2 (diseminované infekce) se objevují kraniální mononeuritidy, a to nejčastěji paréza n. VII, která bývá oboustranná. Dále asymetrické bolestivé (poly)radikuloneuritidy (hlavně v hrudní oblasti připomínající interkostální neuralgie), plexitidy či vícečetné mononeuritidy a radikulitidy. Vzácněji obraz podobný GBS. Likvor − desítky až stovky mononukleárů, lehce vyšší bílkovina.
Diagnostika: LP a serologie boreliózy (IgM Elisa a WB, PCR a elektr. mikroskopie).
Terapie: ATB ceftriaxon (Rocefin, Lendacin, Taxcef) v dávce 2 g denně po dobu 14–21 dnů, následované 14–21 denní p.o. ATB léčbou.
Neuropatie při monoklonální gamapatii
Může být demyelinizační či axonální, vyskytuje se v rámci malignit (mnohotného myelomu, Waldenströmovy makroglobulinemie, POEMS).
Častěji při MGUS (monoclonal gammapathy of undetermined significance) spojené s imunoglobulinovými subtypy IgG, IgA a IgM. Tato se klinicky neliší od CIDP bez monoklonální gamapatie, stejně dobře odpovídá na imunosupresivní terapii. Výjimku tvoří IgM kappa forma, která je závažnější, asociovaná s tremorem a ataxií, vyžaduje speciální terapii.
Neuropatie při vaskulitidách
Zpravidla axonální typ neuropatie nacházíme u vaskulitid velmi často (polyarteritis nodosa, Churg-Strauss sy, Wegenerova granulomatóza či systémové onemocnění pojiva − např. SLE), a to ve formě vícečetných mononeuropatií, mononeuritis multiplex (v 60 %) či generalizované symetrické polyneuropatie. V diagnostice se uplatní i biopsie n. suralis. U vaskulitid jsou často postižena tenká vlákna, které EMG dobře nezachytí, proto se k potvrzení diagnózy provádí kožní biospie.
Hereditární polyneuropatie
Charcot-Marie-Tooth je heterogenní skupina dědičných pomalu progredujících onemocnění periferních nervů, nejčastěji AD dědičné, varianty axonální i demyelinizační. Výskyt v populaci je 1:2500! Pacienti mají senzitivní i motorické postižení − distální svalovou slabost a atrofii (nejprve postihuje drobné svaly nohy a vzniká pes cavus, zkracuje se Achillova šlacha, později se šíří na ruce), poruchu čití, areflexii, chůze má typicky charakter stepáže. Diagnostika je elektromyografická, genetická.
Terapie: vitaminoterapie, rehabilitace. Důležité je genetické poradenství.
- ↑ {{{korporace}}}. . {{{titul}}} : {{{podnázev}}} [online] . {{{vydání}}} vydání. {{{místo}}} : {{{vydavatel}}}, {{{rok}}}. {{{rozsah}}} s. {{{edice}}}; sv. {{{svazek}}}. Kapitola {{{kapitola}}}
- {{{název_kapitoly}}}. s. {{{strany}}}. Dostupné také z <{{{url}}}>. {{{poznámky}}}. [[Special:BookSources/{{{isbn}}}|ISBN {{{isbn}}}]].