Perorální antidiabetika
(přesměrováno z PAD)
Perorální antidiabetika (PAD) jsou léčiva používaná v terapii diabetes mellitus. Mechanismus jejich účinku je závislý na produkci endogenního inzulinu, a proto je nelze použít u pacientů s diabetem 1. typu.
Podle místa působení lze PAD rozdělit do 4 skupin:
- inzulinové senzitizátory – zvyšují citlivost buněk k inzulinu (biguanidy
 , thiazolidindiony
, thiazolidindiony );
); - inzulinová sekretagoga – zvyšují výdej inzulinu z β-buněk pankreatu (deriváty sulfonylurey
 , glinidy);
, glinidy); - inhibitory střevních glukosidáz – snižují vstřebávání glukózy ze střeva − inhibitory alfa-glukosidáz
 ;
; - inhibitory zpětného vstřebávání glukózy v proximálním tubulu − zvyšují glykosurii (glifloziny).
Inzulinové senzitizátory[upravit | editovat zdroj]
Zvyšují citlivost buněk k inzulinu. Nevyvolávají hypoglykémii, a proto se označují jako „euglykemizující léčiva“.
Biguanidy[upravit | editovat zdroj]
Metformin![]() je dnes základním PAD. Je dobře tolerován, lze jej kombinovat s ostatními antidiabetiky. Snižuje kardiovaskulární mortalitu nezávisle na kompenzaci diabetu a má pozitivní pozdní důsledky léčby (lze zahájit léčbu již v období prediabetu). Nezpůsobuje nárůst tělesné hmotnosti (na rozdíl od sekretagog a thiazolidindionů), je tedy výhodný i pro obézní pacienty.[1] Je to levné léčivo na předpis.
je dnes základním PAD. Je dobře tolerován, lze jej kombinovat s ostatními antidiabetiky. Snižuje kardiovaskulární mortalitu nezávisle na kompenzaci diabetu a má pozitivní pozdní důsledky léčby (lze zahájit léčbu již v období prediabetu). Nezpůsobuje nárůst tělesné hmotnosti (na rozdíl od sekretagog a thiazolidindionů), je tedy výhodný i pro obézní pacienty.[1] Je to levné léčivo na předpis.
- Mechanismus účinku
Biguanidy zvyšují senzitivitu tkání (zejména jater a kosterního svalstva) k inzulinu a snižují glykémii:
- podporou utilizace glukózy v kosterních svalech a v tukové tkáni (stimulací glykolýzy),
- útlumem glukoneogeneze v játrech,
- snížením resorpce glukózy ze střeva.
- Nežádoucí účinky
Podporují glykolýzu, a tím i tvorbu laktátu. Závažnou komplikací tedy může být laktátová acidóza. K té jsou predisponováni jedinci se selhávajícími ledvinami, kardiopulmonální insuficiencí, jaterní insuficiencí (alkoholici). V těchto případech jsou biguanidy kontraindikovány. Na počátku léčby se mohou objevit gastrointestinální obtíže. Intravenózní podání jodové kontrastní látky může vést k selhání ledvin. To může vyvolat akumulaci a zvýšit riziko laktátové acidózy. Užívání biguanidů musí být proto 48 hodin před vyšetřením přerušeno. Také se vysazují před chirurgickým zákrokem.[2] Nejsou doporučeny pro léčbu diabetu v průběhu těhotenství. Pro udržení hladiny krevního cukru se má použít inzulín, aby se minimalizovalo riziko malformace plodu.
Thiazolidindiony[upravit | editovat zdroj]
Mechanismus účinku
Mají podobné účinky jako biguanidy. Přes jaderný receptor PPAR-γ aktivují traskripci genů odpovídajících za metabolismus sacharidů a tuků.
Nežádoucí účinky
Způsobují mírnou retenci tekutin (proto se někdy přidávají diuretika), nepodávají se proto u pacientů se srdečním selháním, edémových stavů, v těhotenství. Pioglitazon![]() je kontraindikován při hematurii nejasného původu. Vyžadují pravidelnou kontrolu jaterních testů. Často je nárůst hmotnosti (retence tekutin, nárůst tukové tkáně). Před nasazením je také vhodné oční vyšetření, z důvodu rizika zhoršení diabetického makulárního edému.
je kontraindikován při hematurii nejasného původu. Vyžadují pravidelnou kontrolu jaterních testů. Často je nárůst hmotnosti (retence tekutin, nárůst tukové tkáně). Před nasazením je také vhodné oční vyšetření, z důvodu rizika zhoršení diabetického makulárního edému.
Dnes se užívá pouze jeden preparát pioglitazon![]() (rosiglitazon nemá příznivý vliv na kardiovaskulární mortalitu a v současné době je stažen z trhu[3]), dobře se snáší, je vhodný při kontraindikaci metforminu.
(rosiglitazon nemá příznivý vliv na kardiovaskulární mortalitu a v současné době je stažen z trhu[3]), dobře se snáší, je vhodný při kontraindikaci metforminu.
Inzulinová sekretagoga[upravit | editovat zdroj]
Zvyšují výdej inzulinu z β-buněk pankreatu. Jsou riziková z hlediska možného navození hypoglykémie a způsobují nárůst tělesné hmotnosti.
Deriváty sulfonylurey[upravit | editovat zdroj]
- Mechanismus účinku
Zvýšeného uvolňování inzulinu z β-buněk pankreatu je docíleno blokádou ATP-senzitivních K+ kanálů v membráně. Tím se sníží proud draslíku z buňky, dojde k depolarizaci membrány a otevření Ca2+ kanálů. Vnikající ionty Ca2+ způsobí vyplavení inzulinu.
- Nežádoucí účinky
Nejzávažnější komplikací může být hypoglykémie, a to zejména u déle působících látek. Tato skupina léků také zvyšuje chuť k jídlu, léčba proto bývá spojena s nárůstem tělesné hmotnosti.
V praxi se používají léčiva II. generace (glipizid![]() ) a III. generace (glimepirid
) a III. generace (glimepirid![]() ). Nejčastěji v kombinované terapii s metforminem (především při nedostatečné kompenzaci DM II. typu monoterapií pomocí metforminu).
). Nejčastěji v kombinované terapii s metforminem (především při nedostatečné kompenzaci DM II. typu monoterapií pomocí metforminu).
Glinidy[upravit | editovat zdroj]
Novější léčiva rovněž blokující ATP-senzitivní K+ kanál v membránách β-buněk. Působí rychle, takže jsou ideální k užívání s jídlem ke kompenzaci postprandiální hyperglykémie. Příkladem látek je repaglinid![]() a nateglinid
a nateglinid![]() .
.
Inhibitory střevních glukosidáz[upravit | editovat zdroj]
Využívají se k tlumení postprandiální hyperglykémie. Základní používanou látkou této skupiny je akarbóza![]() .
.
Mechanismus účinku
Inhibicí enzymů omezují a zpomalují vstřebávání sacharidů v tenkém střevě. Zablokovaný enzym je nerozštěpí, a tudíž nemohou být resorbovány (vstřebávání monosacharidů zůstává nezměněno).
Nežádoucí účinky
Plynatost, průjem a bolesti břicha, které jsou vyvolány působením mikrobiální střevní flóry na nenatrávené složené sacharidy.
Pokud by u pacienta vznikla působením jiných léků hypoglykémie, nelze ji perorálně léčit sacharózou, ale výhradně glukózou.
Glifloziny[upravit | editovat zdroj]
Mechanismus účinku Inhibují transportér SGLT-2 v proximálním tubulu nefronu, čímž blokují zpětné vstřebávání glukózy a zvyšují glykosurii. Dochází tedy k posunu ledvinného prahu pro glukózu a snížení glykémie. Zvýšené ztráty glukózy vedou k úbytku energie a snížení hmotnosti pacienta. Zároveň snižují glykovaný hemoglobin, urikémii, mírně zvyšují HDL cholesterol a vlivem osmotické diurézy dochází k mírnému poklesu krevního tlaku.
Nežádoucí účinky Zvýšení četnosti infekcí urogenitálního traktu. Nejčastěji to jsou mykotické infekce u žen. Kvůli zvýšené diuréze je na místě opatrnost u pacientů s rizikem hypotenze nebo objemovou deplecí.
Riziko hypoglykémie je při léčbě glifloziny minimální.
V ČR jsou dostupné dapagliflozin![]() , kanagliflozin
, kanagliflozin![]() a empagliflozin
a empagliflozin![]() .
.
Inkretiny[upravit | editovat zdroj]
Nově lze v léčbě diabetu 2. typu uplatnit látky modulující účinky inkretinů[4]. Jsou velice účinné, bezpečné, ale drahé. Zvyšují sekreci inzulinu, inhibují glukagon a působí pouze při hyperglykémii.
Exenatid![]() je syntetický analog GLP-1 (glucagon-like peptide 1), analog inkretinů. Aplikuje se s. c., nepatří tedy mezi PAD. Mezi novější analoga inkretinů patří ozempic
je syntetický analog GLP-1 (glucagon-like peptide 1), analog inkretinů. Aplikuje se s. c., nepatří tedy mezi PAD. Mezi novější analoga inkretinů patří ozempic![]() .
.
Inhibitory dipeptidylpeptidázy 4 (DPP-4) neboli gliptiny blokují enzym, který inaktivuje endogenní inkretiny. Jsou méně účinné než analoga inkretinů, ale jsou levnější a aplikovatelné perorálně. Příklad látky: sitagliptin![]() , linagliptin
, linagliptin![]() .
.
Porovnání terapeutických možností[upravit | editovat zdroj]
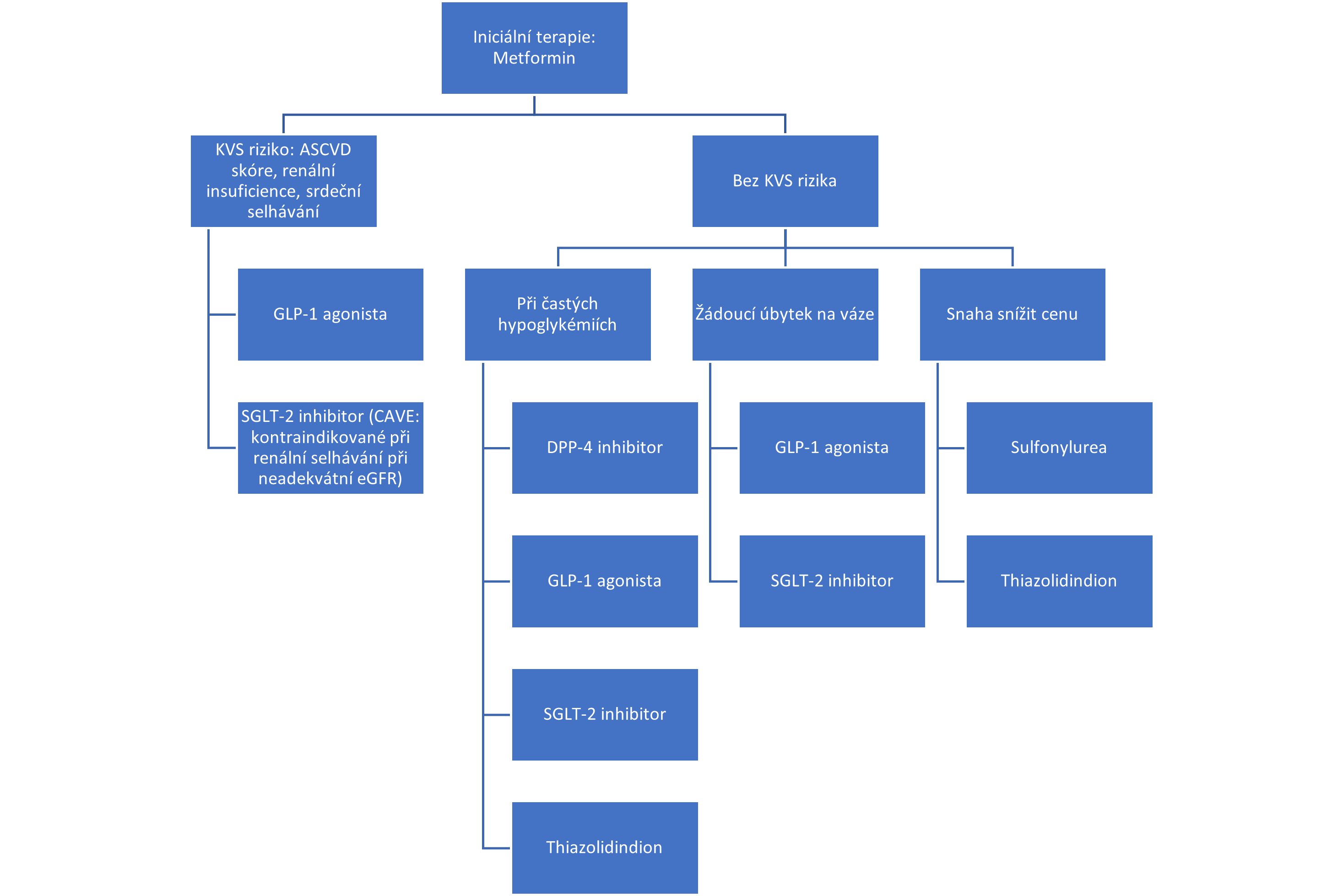
Strategie léčby diabetu mellitu 2. typu perorálními antidiabetiky se odvíjí mimo jiné podle komorbidit pacienta − nejvíce se v potaz bere kardiovaskulární riziko a renální insuficience. Kardiovaskulární riziko lze posoudit pomocí ASCVD SCORE tabulky, dále se hodnotí přítomnost srdečního selhávání. Pakliže pacient tyto komorbidity nemá, volí se terapie podle dalších cílů individuálně, např. eliminace hypoglykemických epizod, úbytek na váze, příznivější cena. Shrnutí terapie je vypsané v následujícím schématu.
Následující tabulka shrnuje jednotlivá PAD a jejich výhody a nevýhody.
| Farmakum | Výhody | Nežádoucí účinky, kontraindikace |
|---|---|---|
| Metformin | iniciální terapie | gastrointestinální potíže, laktátová acidóza, KI při renální insuficienci |
| Sulfonylurea | potentní lék | přírůstek na váze, hypoglykémie |
| GLP-1 agonisté | snížení KVS rizika, snížení hmotnosti | gastrointestinální potíže, potřeba injekcí, vysoká cena |
| Thiazolidindiony | pioglitazon: úprava lipidového spektra, nižší KVS riziko | retence tekutin, přibírání na váze, riziko karcinomu močového měchýře (pioglitazon) |
| Glinid | potentní lék | příbytek na váze, hypoglykémie, nutno brát 3x denně |
| SGLT-2 inhibitor | úbytek hmotnosti, snížení krevního tlaku, zlepšení kardiovaskulární a renální prognózy | vaginální kandidózy, infekce močových cest, riziko zlomenin, riziko amputací |
| DPP-4 inhibitor | váhově neutrální | vysoká cena |
| Alfa-glukosidása inhibitor | váhově neutrální | časté gastrointestinální potíže, dávkování 3x denně |
Odkazy[upravit | editovat zdroj]
Související články[upravit | editovat zdroj]
- Diabetes mellitus
- Diabetes mellitus 2. typu
- Inzulinoterapie
- Inkretinová analoga
- Inzulinoterapie
- Inzulinorezistence
Externí odkazy[upravit | editovat zdroj]
Zdroj[upravit | editovat zdroj]
- BULTAS, Jan. Kurz Farmakoterapie kardiovaskulárních chorob. 3. LF UK, 2010.
Použitá literatura[upravit | editovat zdroj]
- LINCOVÁ, Dagmar a Hassan FARGHALI, et al. Základní a aplikovaná farmakologie. 2.. vydání. Praha : Galén, 2007. 672 s. s. 392–396. ISBN 978-80-7262-373-0.
- JANÍČKOVÁ ŽĎÁRSKÁ, Denisa. Místo dapagliflozinu v léčbě diabetes mellitus 2. typu. První klinické zkušenosti. Medicína po promoci [online]. 2014, roč. 2014, vol. 4, s. 73-79, dostupné také z <https://www.tribune.cz/clanek/34699-misto-dapagliflozinu-v-lecbe-diabetes-mellitus-typu-prvni-klinicke-zkusenosti>. ISSN 1212-9445.
- SLÍVA, Jiří a Martin VOTAVA. Farmakologie. 1. vydání. Praha : Triton, 2011. 394 s. ISBN 9788073875008.
- KVAPIL, Milan. Antidiabetika, která mě zaujala. Interní medicína pro praxi. 2016, roč. 18, vol. 3, s. 125-129, ISSN 1214-8687.
- DEBORAH J WEXLER, MD, MSC,. Initial management of hyperglycemia in adults with type 2 diabetes mellitus [online]. [cit. 2022-05-09]. <https://www.uptodate.com/contents/initial-management-of-hyperglycemia-in-adults-with-type-2-diabetes-mellitus?search=diabetes%20mellitus%20type%202%20treatment&source=search_result&selectedTitle=1~150&usage_type=default&display_rank=1#H26275125>.
Reference[upravit | editovat zdroj]
- ↑ TREVOR, Anthony J. Katzung & Trevor's pharmacology: examination & board review. 10th ed. New York: McGraw-Hill Medical, c2013. a LANGE medical book. ISBN 978-0-07-178923-3.
- ↑ SUCHOPÁR, Josef, VALENTOVÁ, Štěpánka, ed. Remedia compendium. 4. vyd. Praha: Panax, 2009. ISBN 978-80-902806-4-9.
- ↑ SCHEEN, A J. [Suspension of the commercialization of sibutramine and rosiglitazone in Europe]. Rev Med Liege [online]. 2010, vol. 65, no. 10, s. 574-9, dostupné také z <https://www.ncbi.nlm.nih.gov/pubmed/21128363>. ISSN 0370-629X.
- ↑ SANUSI, Himawan. The role of incretin on diabetes mellitus. Acta Med Indones [online]. 2009, vol. 41, no. 4, s. 205-12, dostupné také z <https://www.ncbi.nlm.nih.gov/pubmed/20737753>. ISSN 0125-9326.