Neuropatie a nervosvalová onemocnění/PGS
| Tento článek je určen pro postgraduální studium | ||||
| Prosíme, neprovádějte věcné editace, nemáte-li potřebnou kvalifikaci. | ||||
| Editujte s rozvahou. Věcné změny nejprve projednejte v diskusi. | ||||
Kapitola se zabývá ve třech částech nemocemi I. periferních nervů, II. nervosvalového přenosu a III. primárními onemocněními svalů.
Neuropatie
Neuropatie obecně jsou poruchy periferních nervů, které dělíme na mononeuropatie, při nichž je postižen jeden periferní nerv, a polyneuropatie, kdy je postižení vícečetné.
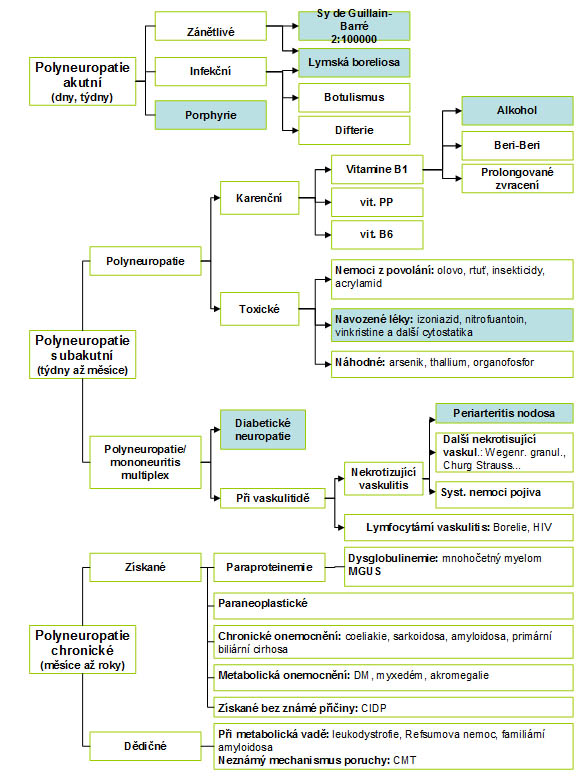
Polyneuropatie
Difuzní nebo vícečetné systémové postižení periferních nervů, které vzniká působením různých endo- i exogenních vlivů.
Klinický obraz
- Senzitivní příznaky: při postižení silných myelinizovaných vláken − parestézie, hypestezie až anestezie − ztráta pro dotyk a hluboké čití − propriocepci (pacienti nerozeznávají textury, mají pocit chůze po vatě, mechu, chůze je nejistá a zhoršuje se vyřazením zrakové kontroly, např. za šera). Při postižení tenkých nemyelinizovaných vláken − ztráta rozlišení pro teplotu a bolest a bolestivé fenomény: pálení, dysestezie − bolestivý dotek, hyperalgezie − snížený práh, hyperpatie − zvýšený práh, po jeho dosažení je bolest nadměrně vnímána.
- Motorické příznaky: typicky distální slabost, ale i proximální pletencová slabost (potíže s chůzí do schodů a s česáním), křeče, fascikulace (viditelné svalové záškuby).
Vyšetření
Hypo- až areflexie L5/S2 na DK, později i C5/8, porucha čití pro různé kvality, typicky mívá punčochovitý nebo rukavicovitý charakter, senzitivní ataxie a svalová slabost.
Dělení:
- dle rozvoje obtíží: akutní /subakutní / chronické,
- dle patologického procesu: axonální / demyelinizační,
- dle distribuce: symetrické / asymetrické, distální / proximální,
- dle postižení jednotlivých vláken: motorická / senzitivní / autonomní.
Pomocná vyšetření
- Krevní odběry: FW, KO, urea, kreatinin, jaterní testy, cholesterol, glykemie, orální glukózový toleranční test, bílkovina v séru, elfo bílkovin, kvantitativně imunoglobuliny, hladina vtaminu B12, foláty, homocystein, hormony štítné žlázy, borrelie. Dále základní imunologie: RF, antinukleární faktor, anti DNA, neuronální protilátky, protilátky proti gangliosidům. Při podezření na toxickou etiologii se doporučuje odeslání na pracovní lékařství.
- Moč: glukóza, bílkovina, paraprotein, porfyriny, delta-aminolevulová kyselina.
- Elektromyografie: potvrdí poruchu nervu a rozliší demyelinizační a axonální typ léze.
- U demyelinizační léze jde o postižení myelinové pochvy, což se projeví poruchou vedení vzruchu (zpomalená rychlost vedení nervem, je prodloužena F vlna, amplituda odpovědi nemusí být změněna, mohou být přítomny kondukční bloky).
- U axonální degenerace (léze) je vedení vzruchu neporušeno, dochází ke ztrátě axonů (objevují se denervační a reinervační projevy, normální rychlost vedení, snížené amplitudy CMAP).
- RTG plic
- lumbální punkce
- genetické vyšetření
- Biopsie nervu: nejlépe n. suralis, indikovaná u asymetrických a multifokálních neuropatií, dále u vaskulitid, amyloidózy, multifokálních demyelinizačních polyneuropatií, obecně k rozlišení mezi zánětlivým nebo nezánětlivým postižením nervu. U hereditárních polyneuropatií.
- Tab. 2 – Přehled typů polyneuropatií (modře nejčastější jednotky)
50 % polyneuropatií je diabetické či alkoholické etiologie!
Výčet hlavních příčin polyneuropatií [1]
| Metabolické a endokrinní vlivy |
|
| zánětlivé - dysimunitní příčiny |
|
| nutriční deficience |
|
| hereditární příčiny |
|
| toxické vlivy |
|
| maligní procesy |
|
| idiopatické - kryptogenní příčiny |
Polyradikuloneuritis, Guillainův-Barréův syndrom (GBS)
Akutní, multifokální zánětlivé demyelinizační postižení nervů a míšních kořenů.
Etiologie
- V 60 % 2–4 týdny předchází horečnatý infekt HCD, gastroenteritida – nejč. Campylobacter jejuni, CMV, EBV, VZV, Mycoplasma, očkování, operace.
- Autoimunní – primárně je napadena myelinová pochva periferních nervů (někdy primárně postižení pouze axonů – u infekce C. jejuni).
Klinický obraz
- Svalová slabost – rychle se rozvíjející (hodiny až dny), relativně symetrická, periferní paréza. Obvykle postupuje ascendentně na trup a HKK (ale DKK bývají více postižené), mohou být postižené dechové a bulbární svaly.
- Poruchy čití – akrální, časté, ale ne příliš těžké, spíš parestezie, dysestezie, punčochovitého či rukavicovitého charakteru, mohou i několik dnů předcházet slabosti. CAVE poruchy čití nikdy nejsou proporcionální ke svalové slabosti.
- Pacient je afebrilní!
- Bolesti – téměř pravidlem jsou intenzivní myalgie, atralgie, dorsalgie.
- Arefelxie – zejména distálně L2/S2, SVALOVÁ HYPOTONIE.
- Progrese obtíží může trvat 2–4 týdny, následuje fáze plató s různě závažným motorickým deficitem a s rychle nastupujícími atrofiemi (klinický obraz značně variabilní!), více proximálně bilaterální (zpravidla kvadrupostižení, i trup). CAVE pokud jsou postiženy dechové svaly a bránice – respirační insuficience, pokud hlavové nervy, jedná se nejčastěji o diplegii facialis (ta může být i dominantním příznakem s minimálním nálezem na DKK). Následuje fáze klinického zlepšování (6–12 měsíců). Záleží na tíži postižení, může končit smrtí.
- Dysautonomie – arytmie, hypertenze, posturální hypotenze, ataky profuzního pocení, nebývá porucha sfinkterů.
- Respirační insuficience – 60 % pacientů potřebuje JIP lůžko, z toho více než polovina dechovou podporu. Ležící může být bez obtíží, s dobrou saturací a eupnoe i při VC 800 ml, ale s minimální dechovou reservou, není schopen řádně odkašlat, má dysfunkci polykacích svalů a hrozí aspirace.
Subtypy Guillan Barré syndromu
- Millerův-Fisherův syndrom – oftalmoplegie, areflexie, ataxie a positivita IgG protilátek proti gangliosidu.
- Axonální varianty – akutní motorická (AMN) a akutní motoricko sensorická neuropatie (AMSAN), akutní pandysautonomie.
Chronická zánětlivá demyelinizační polyneuropatie (CIDP)
Odlišuje se od AIDP svým chronickým průběhem. V likvorologickém vyšetření nacházíme rovněž proteinocytologickou disociaci, na EMG multifokální demyelinizační postižení nervů a míšních kořenů. V klinickém obraze je spíše symetrická, proximální a / nebo distální slabost HKK či DKK, nebývají atrofie, časté jsou výrazné senzitivní obtíže. Nemoc progreduje postupně, 1/3 případů má charakter recidivující s relapsy a remisemi, jsou ale i formy stacionární.
Terapie je indikována při rychlé progresi či potížích s lokomocí. Iniciální terapie je IVIG (0,4 g/kg 5 dní, obvykle vyžaduje bolusové podávání v šestitýdenních intervalech), či PF (2–3x týdně po dobu 6 týdnů), či lze podat kúru kortikoidů (60–80 mg denně po dobu dvou měsíců, pak postupné klesání tak o 10 mg/měsíc). Chronická léčba je zpravidla dlouhodobá, nízkými dávkami kortikoidů nebo bolusové podávání IVIG (zpravidla 1x měsíčně).
Multifokální motorická neuropatie (MMN)
Vzácné, pomalu progredující onemocnění (roky), vyskytující se častěji u mužů, projevující se svalovou slabostí a atrofií v distribuci jednotlivých periferních nervů hlavně HK (nejdříve bývá postižen n. radialis, kdy např. vázne extenze jen jednoho prstu nebo jen v zápěstí, nebo n. medianus, ulnaris, peroneus a musculocutaneus). Na EMG je demyelinizační typ léze s perzistujícím blokem vedení a to i mimo místa obvyklých kompresí u úžinových syndromů. Asi 50 % má pozitivní protilátky proti GM1 gangliosidu. Dobrá je odpověď na vysoké dávky IVIG či cyklofosfamidu (kortikoidy i PF jsou neúčinné).
CAVE Onemocnění připomíná periferní formu ALS (obě nemoci mají i fascikulace a křeče), ale je na rozdíl od ALS dobře léčitelné.
Alkoholicko-karenční polyneuropatie
Polyneuropatie axonální senzoricko-motorická, se subakutním rozvojem, vyskytuje se u 20 % chronických alkoholiků. Etiologicky jde o nutriční a vitaminovou karenci (hlavně B1 − thiamin). Postižení bývá symetrické, se senzitivním a motorickým deficitem akrálně na DKK, později se objevuje stepáž, senzitivní ataxie.
Terapie: abstinence, nutrice, vyšší dávky B1 (lépe i.m. v 10denní kúře), na pozitivní senzitivní příznaky carbamazepin či gabapentin. Abstinenci lze kontrolovat dle GMT, CDT (karbohydrátdeficietní transferin).
Polyneuropatie při diabetes mellitus
Neuropatie způsobená metabolicko-ischemickými příčinami, trpí jí asi 50 % diabetiků. Nejčasteji se setkáme s chronickou distální symetrickou polyneuropatií, kde převažuje senzitivní postižení nad motorickým, postiženy jsou nejprve DKK, pak i HKK, typicky s akrálním vzorcem, přičemž typ senzitivního postižení závisí na typu postižených vláken. Nejčastěji se jedná o silná vlákna s nálezem nebolestivých parestezií, poruchou vibračního čití, polohocitu a pohybocitu, lehkou poruchou taktilního čití, se sníženými reflexy. Motorické postižení je méně časté, pokud se objeví, tak v peroneální svalové skupině, oslabená je pak dorzální flexe a vázne chůze po patách. Při dekompenzovaném DM se mohou vyskytnout reverzibilní rychle nastupující senzitivní příznaky, které po dosažení normoglykémie ustupují, při déletrvající dekompenzaci vzniká akutní bolestivá neuropatie s relativně rychlým začátkem, doprovázená váhovým úbytkem a palčivými, převážně nočními bolestmi. Pro poruchu je typická kontaktní hyperestezie kůže, pacientům vadí oděvy a kontakt s ložním prádlem. Na rozdíl od distální senzitivní neuropatie poucha čití progreduje na celých DKK. Při objektivním vyšetření se nachází jen malý senzitivní deficit. Dalším častým postižením jsou kraniální neuropatie, typické je postižení III., IV. a IV. hlavového nervu (s ušetřením zornice), které se zpravidla do několika měsíců upraví. Dále izolované neuropatie na končetinách, v místě obvyklých kompresí a úžinových syndromů (periferní nervy diabetiků jsou ke kompresi více náchylné), a proximální diabetická amyotrofie, která je vždy ASYMETRICKÁ, jedno- nebo oboustranná, silně bolestivá, začíná palčivými bolestmi v oblasti kyčle a stehna. Dochází k rychlému rozvoji atrofií (dny a týdny) a slabosti (svaly lumbálního pletence, iliopsoas a stehenní svaly). Stav je sice reverzibilní, ale úprava velmi postupná a pomalá.
Terapie: normalizace glykémie, přísun vitaminů (Milgamma kúra 10 inj. i.m. 2× ročně), kyselina thioctová (Thioctacid) − infuze s denní dávkou 600 mg 2–3 týdny, pak tbl 1×1 po dobu tří měsíců. V těžkých případech inzulinoterapie.
Neuropatie při lymeské borrelióze
Ve stádiu 2 (diseminované infekce) se objevují kraniální mononeuritidy, a to nejčastěji paréza n. VII, která bývá oboustranná. Dále asymetrické bolestivé (poly)radikuloneuritidy (hlavně v hrudní oblasti připomínající interkostální neuralgie), plexitidy či vícečetné mononeuritidy a radikulitidy. Vzácněji obraz podobný GBS. Likvor − desítky až stovky mononukleárů, lehce vyšší bílkovina.
Diagnostika: LP a serologie boreliózy (IgM Elisa a WB, PCR a elektr. mikroskopie).
Terapie: ATB ceftriaxon (Rocefin, Lendacin, Taxcef) v dávce 2 g denně po dobu 14–21 dnů, následované 14–21 denní p.o. ATB léčbou.
Neuropatie při monoklonální gamapatii
Může být demyelinizační či axonální, vyskytuje se v rámci malignit (mnohotného myelomu, Waldenströmovy makroglobulinemie, POEMS).
Častěji při MGUS (monoclonal gammapathy of undetermined significance) spojené s imunoglobulinovými subtypy IgG, IgA a IgM. Tato se klinicky neliší od CIDP bez monoklonální gamapatie, stejně dobře odpovídá na imunosupresivní terapii. Výjimku tvoří IgM kappa forma, která je závažnější, asociovaná s tremorem a ataxií, vyžaduje speciální terapii.
Neuropatie při vaskulitidách
Zpravidla axonální typ neuropatie nacházíme u vaskulitid velmi často (polyarteritis nodosa, Churg-Strauss sy, Wegenerova granulomatóza či systémové onemocnění pojiva − např. SLE), a to ve formě vícečetných mononeuropatií, mononeuritis multiplex (v 60 %) či generalizované symetrické polyneuropatie. V diagnostice se uplatní i biopsie n. suralis. U vaskulitid jsou často postižena tenká vlákna, které EMG dobře nezachytí, proto se k potvrzení diagnózy provádí kožní biospie.
Hereditární polyneuropatie
Charcot-Marie-Tooth je heterogenní skupina dědičných pomalu progredujících onemocnění periferních nervů, nejčastěji AD dědičné, varianty axonální i demyelinizační. Výskyt v populaci je 1:2500! Pacienti mají senzitivní i motorické postižení − distální svalovou slabost a atrofii (nejprve postihuje drobné svaly nohy a vzniká pes cavus, zkracuje se Achillova šlacha, později se šíří na ruce), poruchu čití, areflexii, chůze má typicky charakter stepáže. Diagnostika je elektromyografická, genetická.
Terapie: vitaminoterapie, rehabilitace. Důležité je genetické poradenství.
Myasthenia gravis
Myastenie gravis (MG) je autoimunitní onemocnění charakterizované postsynaptickou poruchou nervosvalového přenosu, při které dochází ke kolísající svalové slabosti a unavitelnosti kosterního svalstva. K akcentaci obtíží dochází v odpoledních a večerních hodinách a po námaze. Zotavení nastává po odpočinku. Vyskytuje se hlavně u mladých žen a starších mužů.
Klinický obraz
Postižení typických svalových skupin izolovaně nebo v kombinaci.
- Oční příznaky:
- subjektivně dvojité nebo rozostřené vidění;
- objektivně ptóza, okohybná porucha, v extrémních případech deviace bulbu, často oboustranně a asymetricky;
- bývá zhoršení po oslnění, při čtení.
- Bulbární příznaky:
- subjektivně porucha polykání, řeči;
- objektivně dysartrie, nasolalie nebo dysfonie horšící se při delším rozhovoru, může být snížený polykací reflex a známky parézy měkkého patra;
- horší polykání může být při požití teplých potravin, při dysfagii bývá také přítomné vytékání slin, které je často dif. dg. těžko odlišitelné od cholinergních příznaků.
- Oslabení žvýkacích svalů (kousání, žvýkání).
- Postižení mimického svalstva:
- subjektivně je vnímána jako ztuhlost obličeje;
- objektivně někdy imituje parézu n. facialis, někdy se projevuje hypomimií, pacient nesevře víčka, nezapíská.
- Slabost šíje:
- subjektivně pocit tlaku a bolest za krkem;
- objektivně svalová slabost klidová (užívá se termín „head ptosis“ – hlava visí v hlubokém předklonu) nebo se objevuje až při zvýšené únavě, typické je podpírání brady rukou, většinou již s očními a bulbárními příznaky.
- Svalstvo končetin:
- horní končetiny (HKK): problémy pověsit prádlo, učesat se, oholit se;
- dolní končetiny (DKK): slabost při chůzi do schodů i po rovině, v některých případech dochází k náhlým pádům. Při izolovaném postižení DKK mluvíme o „limb girdle“ MG.
- Trupové svaly:
- subjektivně námahová nebo už i klidová dušnost;
- objektivně je snížená dechová kapacita FVC, dušnost při rozhovoru (rizikové jsou hodnoty pod 1000 ml).
Onemocnění je v současné době klasifikováno do pěti skupin (I.–V.), původně dle Ossermana I.–V. U 15–20 % se jedná o izolovanou oční formu (I.), při přítomnosti dalších příznaků se jedná o generalizovanou formu myastenie gravis s různým postižením svalových skupin (II.–V.).
Klinické vyšetření u myastenie gravis
Základní neurologické vyšetření
Měla by být vyloučena jiná léze nervového systému – poruchy čití, pyramidové jevy iritační, nystagmus, hyperreflexie atd.
Zátěžové testy
- Usilovná fixace pohledu vzhůru (Simpson) může vést k ptóze, poté pasivní přidržení zdviženého horšího víčka akcentuje pokles toho dosud zdravějšího (Gorelickův příznak).
- Sevření víček proti odporu, nafouknutí tváří, zapískání.
- Počítání na jeden nádech (Seemanův test), dechová kapacita (FVC).
- Vyšetření šíje v leže na zádech − elevace hlavy proti odporu nebo ve výdrži do 60–100 s.
- Výdrž rozpažených HKK 60 s, dále opakovaná elevace paží do předpažení a rozpažení a ještě stále se používá výdrž v "Mingazzinim" HKK do 60–100 s.
- Elevace jedné dolní končetiny ve 45° po dobu 60 s, lze použít i Mingazzini DKK do 60° více než 100 s, dřep a Trendelenburg – stoj se zvednutou jednou DK do trojflexe. U MG postupný pokles pánve na zdvižené končetině, u myopatií je pokles hned, nebo kolísá – stoupá a klesá.
- Používá se i kvantifikované myastenické skóre (QMGS) v rozmezí 0–39 bodů, který vychází z hodnocení předchozích testů (hodnocení diplopie při laterálním pohledu, ptózu při pohledu vzhůru, mimické svalstvo, polykání vody, Seemanův test, abdukci paží, FVC, sevření ruky, elevaci hlavy vleže, šikmé bérce atd.).
Specifické testy
- Chladový test – do mulu zabalený led přiložený na postižené víčko vede ke zlepšení ptózy.
- Syntostigminový test – parenterální podání Syntostigminu – přechodné zlepšení do 15–30 minut. U zdravých osob se zkouší 1 amp i.m. nebo s.c., u starších a rizikových pacientů lze podat s.c. 0,2 ml a čekat minutu, při dobré toleranci aplikovat celý 1 ml, po 2 minutách event. 1 ml přidat.
Pomocná vyšetření
EMG vyšetření
- Vyšetřuje se repetitivní nízkofrekventní stimulace. Pozitivní je dekrement (pokles amplitudy) o více jak 10–15 %.
- U nejasných případů se doplňuje single fiber EMG (SF EMG), kde při pozitivním výsledku bývá zvýšený jitter bez známek neurogenní nebo myogenní léze.
Autoprotilátky
- IgG proti acetylcholinovým receptorům (Anti Achr) metodou radioimunoanalýzy.
- MuSK – existuje forma, která je Achr negativní, anti MuSK pozitivní.
- AntiScMAb (antistriatální) – bývá pozitivní u pacientů s thymomem.
CT nebo MRI mediastina k vyloučení thymomu
- Kontrastní látka může být pro pacienty s MG riziková, ale v současné době se podává, premedikací je Zyrtec® 1 tbl.
Dif. dg. vyšetření
- Doppler karotid, hormony štítné žlázy, tumorózní markery, EMG vyšetření (myopatie, motoneuron disease), svalové enzymy, mitochondriální a metabolické vyšetření, oční vyšetření, svalová biopsie.
Diferenciální diagnostika: základní myastenické syndromy
- Autoimunitní – Lambertův-Eatonův myastenický syndrom.
- Lambert-Eatonův sy – presynaptická porucha, v 60 % paraneoplastický, nejčastěji u malobuněčného bronchogenního karcinomu, dominuje oslabení pletencových svalů DKK, nikdy nezačíná očními příznaky.
- Exogenní noxa – botulizmus, léky, intoxikace organofosfáty.
- Kongenitální myastenické syndromy.
Diferenciální diagnostika: další onemocnění
- Okulární forma – thyreoidní ophtalmopatie, mitochondriální myopatie, okulofaryngeální muskulární dystrofie, blefarospasmus, konverzní spasmus, senilní ptóza, Miller-Fischerův syndrom, léze n. III a VI., retroorbitální proces, afekce v oblasti kmene, Horneův syndrom.
- Bulbární sy – motoneuron disease, polymyositis, thyreopatie, okulofaryngeální dystrofie.
- Generalizovaná forma – myopatie, dystrofie, amyotrofická laterální skleróza, roztroušená skleróza, polyneuropatie.
Léčba chronická
Symptomatická léčba inhibitory cholinesterázy (ICHE)
Nasazujeme je jako první. Navyšovat postupně, reagovat na rozvoj nežádoucích účinků (slinění, slzení, průjmy, záškuby svalů). Podání nalačno může vést k bolestivým křečím a nevolnosti.
- Nejčastěji užívaný je Mestinon (pyridostigmin). Ve 3–4 dávkách (účinek je 4–5 hodin) po ½–1 tabletě. Začínáme většinou 2–3× ½ tablety a postupně navyšujeme dle efektu.
- Mytelase (ambenonium) – lék první volby u oční formy nebo se zkouší u pacientů, kteří nesnášeli Mestinon, ve 3 dávkách (někdy ale i ve 4), a to z důvodu delšího účinku (5–6 hodin).
- Syntostigmin (neostigmin) působí 2–3 hodiny, účinek nastupuje od 15–30 minut (i.v., i.m., rozpuštěný na lžičce vody). Užívá se před jídlem nebo při respirační insuficienci, dle stavu p.o., i.m. nebo i.v. Někdy se podává na začátku nemoci před EMG a u očních forem MG.
- Ubretid (distigmin) podáváme pro zlepšení ranních „pesim“, standardně ½–1 tbl. večer, někdy ještě v ranní dávce. Výjimečně i jako jediný lék při nesnášenlivosti ostatních ICHE.
Imunosupresivní léčba
Přidává se, pokud není efekt inhibitorů cholinesterázy dostatečný.
- Kortikosteroidy (Prednison, Medrol) se užívají dlouhodobě (5–10 mg denně). Jako léčba při zhoršení stavu se podává kúra (stoupá se o 5 mg Prednisonu za 2 dny na dávku 40–60 mg, ponechat 4–8 týdnů, a pak klesat o 5 mg za týden). U interně polymorbidních pacientů se většinou redukují dávky na 40 mg, v poslední době se podává prednison ve vysokých dávkách obden (druhý den 0). Méně často je aplikován SoluMedrol v dávce 62,5 g nebo 80 mg denně i.v., ale efekt není tak výrazný, někteří pacienti se mohou i zhoršit.
- Imunosupresiva (Azathioprin jako lék první volby, Mycophenolate mofetil, Cyclosporin, Cyclophosphamide) jsou nezastupitelná při posílení terapie nebo při nemožnosti podat kortikoidy.
K léčbě, která není běžná, ale je možné ji použít v rámci experimentální terapie, patří takrolimus, Rituximab, vysoké dávky CPA.
Další léčba
- IVIG (většinou 15–20 g) 1× za měsíc, chronické plazmaferézy, imunoadsorpce.
- Thymektomie – po stabilizaci stavu se zvažuje tento výkon u pacientů s thymomem téměř vždy a dále u většiny pacientů s dg. myastenie mezi 8.–60. rokem věku, rozhodování již ale probíhá ve specializované poradně.
Léčba akutní
Plazmaferéza 3–7× nebo IVIG 2/g/kg 2–5 dní, v této léčbě lze pokračovat v jedné dávce à 4 týdny. Dále opět kúra kortikoidů, nastavení imunosupresivní léčby včetně cytostatik, úprava dávkování inhibitorů.
POZOR: Při myastenické krizi a UPV se inhibitory acetylcholinesterázy vysazují!
Základní otázky při akutním zhoršení stavu
- Urgentní první pomoc při akutní svalové slabosti, dušnosti – podání Syntostigminu i.v.
- POZOR: při známkách cholinergních příznaků v kombinaci se svalovou slabostí je větší ohrožení rozvojem krize!
- Nejčastější důvody zhoršení.
- Infekt, psychický stres, paraneoplasie, očkování, změna medikace, cholinergní příznaky u pacientů předávkovaných nebo hůře tolerujících léčbu.
- Indikace k hospitalizaci.
- Rozhodování je individuální dle věku, fyzické a psychické zdatnosti, předchozí anamnézy.
- Ambulantní léčba.
- Oční příznaky, lehčí bulbární symptomatika, narůstající únava a další příznaky, které pacienta nevyčerpávají fyzicky a psychicky.
- Léčba: kúra kortikoidů, navýšení dávek inhibitorů, přidání nebo změna cytostatika.
- Hospitalizace.
- Bulbární symptomatika, která pacienta výrazně obtěžuje (omezený příjem potravy, rychlá progrese stavu) nebo dušnost (anamnesticky, klidová akutní, nebo známky zadýchávání během rozhovoru), u dalších dle celkového stavu.
- Při FVC pod 1000 ml je většinou indikovaná hospitalizace na JIP, hodnoty mezi 1000-2000 FVC jsou varující, ale velice individuální (vhodné porovnat s předchozími hodnotami, někteří pacienti standardně mají FVC v tomto pásmu bez subjektivních obtíží).
- Vždy se vyptat, jestli může pacient spát vleže, je dušný v klidu, jestli měl akutní záchvat dušnosti, hospitalizace na JIP v minulosti!
V tabulce jsou v prvním sloupci rizikové léky, v druhém nabídka relativně neškodné varianty léčby. Není-li jiná možnost, pak nutno podávat opatrně. Reakce na ně jsou u pacientů s MG velice individuální.
| Rizikové | Možné podat | |
|---|---|---|
| ATB a chemoterapeutika | téměř všechna – aminoglykosidy, ciprofloxacin, imipen, makrolidy, chinolony (Ofloxin), amoxicilin, tetracykliny, trimethoprim (Biseptol), ampicilin (Unasyn) | cefalosporiny, acyklovir (Herpesin), z rizikových je nejčastěji používán ampicilin (Augmentin), azithromycin (Summamed), imipenem (Tienam) |
| Analgetika | paracetamol s psycholeptiky (Ataralgin), guajacuran v H směsi, myorelaxancia | téměř všechna analgetika – NSA, paracetamol + codein (Korylan), tramadol, paracetamol |
| Na spaní | midazolam (Dormicum – bývá ale občas používán v analgosedaci), diazepam | zolpidem (Stilnox, Hypnogen), Imovane |
| Anxiolytika | téměř všechna – bromazepam (Lexaurin), alprazolam (Neurol), Nandrolon (Defobin), … | tofisopam (Grandaxin), hydroxyzin, chlorprothixen |
| Psychofarmaka | lithium, risperidon (Rispen), chlorpromazin (Plegmazin), perfernazin, thioridazin, dogmatil, … | na neklid opatrně haloperidol, i nízká dávka tiapridu |
| Antidepresiva | benzodiazepiny, barbituráty, tricyklická antidepresiva, inhibitory MAO | SSRI – fluoxetin (Deprex), Tianeptin (Coaxil), sertralin (Zoloft), citalopram a další |
| Ionty | magnesium | kalcium (např. Caltrate plus), kalium |
| Oční | timolol (Timoptol), betaxolol (Betoptic) | |
| GIT (žaludeční obtíže, průjem a zvracení) | carbo adsorbens, metoklopramid (Degan), thietylperazin (Torecan) – zhoršení ale výjimečně | antipropulsiva (Reasec), loperamid (Imodium), ondasetron (Ondemet), ranitidin (Ranisan), omeprazol a další léky této skupiny |
| Na dýchací cesty | guaifenesin (Coldrex broncho), pozor u astmatiků – může dojít k náhlému zhoršení dýchání, vhodné podání dávky β2 mimetika fenoterol (Berodual), ipratropium bromid (Atrovent) před nástupem účinku ICHE | ambroxol (Mucosolvan) |
| Interní onemocnění | antirevmatika (penicilamin, chlorochin), blokátory kalciových kanálů, betablokátory, antiarytmika, statiny | |
| Antiepileptika | fenytoin, fenobarbital, diazepam, karbamazepin, ethosuximid | gabapentin a pregabalin jsou rizikové, ale občas se používají při neuropatické bolesti, zmiňován není Depakine, Keppra, Lamictal |
| Imunologické | Immodin, Imudon, Luivac, BronchoVaxon | Viregyt K – někdy brán také jako rizikový, ale bežně se užívá |
| Anticholinergika | biperiden (Akineton), oxybutinin (Uroxal, Ditropan), propiverin (Mictonorm), … | |
| Anestetika | prokain | mesokain |
| Další | nikotinové náplasti, žvýkací gumy, kontrastní látky (vzácně), riluzol (Rilutek), antihistaminika (Dithiaden), codein | cetirizin (Zyrtec®) a další novější antihistaminika |
| Očkování | obecně až na výjimky nedoporučujeme | při dobré stabilizaci stavu – očkování u rizikové populace, hl. proti tetanu |
| Rehabilitace | teplé procedury, některá elektroléčba a magnet |
Onemocnění svalů
Skupina onemocnění charakterizovaná dominujícím primárním nebo sekundárním postižením kosterního svalstva, obvykle na systémové úrovni. Zahrnuje etiologicky různorodé jednotky, jejichž hlavními rysy jsou:
- svalová slabost s typickou symetrickou distribucí a maximem v proximálních svalových skupinách;
- myalgie;
- svalová atrofie / pseudohypertrofie.
Závažné stavy doprovázející svalová onemocnění:
- dechová insuficience;
- maligní hypertermie u dystrofinopatií;
- srdeční selhání při kardiomyopatii;
- akutní nekrotizující myopatie.
Klinický obraz
- Rodinná anamnéza – specificky svalová a metabolická onemocnění, dotaz na obtíže s chůzí i ve středním a vyšším věku.
- Osobní anamnéza – důraz na motorický vývoj (začátek lezení, chůze, rehabilitační péče), abusus (alkohol, heroin, pervitin), farmakologickou anamnézu (cave: kortikoidy, statiny, clofibrat, barbituráty).
- Svalová slabost – obvykle vedoucí příznak, recidivující nebo chronicky progresivní.
- distribuce se začátkem v proximálních skupinách, charakteristicky obtíže při chůzi do schodů, vstávání ze židle, česání, oblékání kabátu. Ptáme se na rychlost nástupu, zhoršování při námaze a rychlosti úpravy při odpočinku.
- Dle typu onemocnění může být vzácněji přítomna i distální slabost (odemykání dveří, řízení vozidla, písmo).
- Slabost obličejového svalstva, diplopie, ptóza, porucha polykání nebo dyspnoe.
- Svalové bolesti – forma typických svalových bolestí nebo bolestivých křečí.
- Myalgie v klidu svědčí pro zánětlivý původ.
- Myalgie během nebo krátce po námaze, s významnou úlevou při odpočinku svědčí spíše pro metabolické poruchy.
- Myotonické rysy – pocit ztuhlosti svalů zejména po delším klidu, přetrvávání svalového stahu, ústup obtíží při opakování pohybu.
Vyšetření
Klinické vyšetření by se mělo zaměřit na pečlivé zhodnocení svalové síly ve všech regionech, na hodnocení trofiky končetinových a obličejových svalů a na důležité diferenciálně diagnostické prvky (viz dif.dg.).
Příznaky mohou tvořit typický tzv. myopatický syndrom:
- bederní hyperlordóza;
- kolébavá „kachní“ chůze;
- myopatický šplh (způsob vertikalizace zahájený postavením do hlubokého předklonu následovaný postupným zvedáním trupu za opory rukou o dolní končetiny);
- obtíže při chůzi do schodů;
- omezení elevace horních končetin nad horizontálu.
Síla – oslabení různého stupně, nejčastěji symetricky, pletencově. Specificky obtíže při chůzi, dřepu, HKK neelevuje nad horizontálu.
Trofika – atrofie vždy v pokročilém stadiu onemocnění, dlouho mohou být klinicky nevýrazné pro zmnožení tukové a vazivové tkáně, mohou mít podobu až pseudohypertrofie. Sledujeme přítomnost zarudnutí, otoků a palpační citlivosti jako známek zánětu. Reflexy – na počátku obvykle normální, s progresí onemocní snížené až vyhaslé.
Myotonie – zpomalené otevření ruky po 10−20 s trvajícím pevném sevření v pěst, při opakování postupné zrychlování.
Idiomuskulární dráždivost – snížená, v případě myotonie zvýšená (poklep m. deltoideus, thenar, jazyk).
Čití – intaktní.
Páteř – časté poruchy statiky ve smyslu skoliózy, bederní hyperlordózy, hrudní hyperkyfózy.
Chůze – kolébavá, paretická.
Interní vyšetření – zaměření na syndromy kardiální a respirační insuficience, štítné žlázy, příštítných tělísek, Cushingův syndrom, morbus Addison.
Pomocná vyšetření
Biochemie – FW, CK, myoglobin, laktátdehydrogenáza, ALT, AST, GMT, CRP, TSH, fT4, laktát.
EMG – diferenciace neurogenní a myogenní léze, myotonické výboje.
MRI a MR spektroskopie – při podezření na zánětlivý původ, fokálním postižení, event. při volbě svalu k biopsii při nejasnostech.
Metabolický screening – včetně karnitinu, indikace při výskytu epizodické slabosti, encefalopatii, hepatopatii.
Mitochondriální vyšetření – v trombocytech nebo ze svalové biopsie, indikace při okulárním postižení, encefalopatii, epizodické slabosti, výskytu epileptických záchvatů.
Svalová biopsie – indikace viz tab. 1.
Diferenciální diagnóza a terapie
| Diagnóza | Distribuce slabosti | Věk | Průběh | Další příznaky | Pomocná vyšetření | Kreatinkináza | EMG | Biopsie | Prognóza, léčba |
|---|---|---|---|---|---|---|---|---|---|
| Alkohol a léky | |||||||||
| Kortikosteroidy (Prednison nad 30 mg/den) | proximální, DKK | jakýkoliv | chronicky | atrofie, Cushingův syndrom | hypokalémie, leukocytóza, anémie | normální, lehce zvýšená | myopatický vzorec | ano | dobrá, snížení dávky |
| Statiny, fibráty (zejména kombinace) | generalizovaná, proximální | jakýkoliv | akutně, subakutně | myalgie, otoky svalů, akutní renální selhání, myoglobinurie | ↑ ↑ ↑ myoglobin | mírná až extrémní elevace | indikace pouze při nejistotě, myopatický vzorec | obvykle ne | vysazení léku, event. dialýza |
| Alkohol | proximální, může být distálně | jakýkoliv | akutně, subakutně | syndrom abusu alkoholu, organický psychosyndrom | ↑ transamináz, GMT, anémie, deficit B12 | normální, zvýšená | normální/lehký myogenní, častá polyneuropatie | ano/ne | dobrá, abstinence |
| Endokrinní | |||||||||
| Hypokortizolismus | generalizovaná | jakýkoliv | chronicky | Addisonův syndrom | hypokalémie, hladina ACTH | normální, lehce zvýšená | myotonické výboje | ano/ne | kauzální |
| Hyperkortizolismus | viz Alkohol a léky | kauzální | |||||||
| Hyperparathyreóza | proximální, DKK > HKK | jakýkoliv | renální, kostní, kardiální postižení | hyperkalcémie, ↑ ALP | normální | myopatický vzorec, časté neurogenní změny | ne/ano | kauzální | |
| Hyperthyreóza | proximální, často okulární a bulbární | jakýkoliv | chronicky | myalgie, atrofie, křeče, třes, úbytek na váze | ↑ fT3, fT4 | normální, mírně zvýšená | myopatický vzorec | obvykle ne | kauzální |
| Hypothyreóza | proximální | jakýkoliv | chronicky | pocit ztuhlosti, myalgie, pseudomyotonie | TSH | normální, mírně zvýšená | myopatický vzorec, zpomalené vedení | obvykle ne | kauzální |
| Autoimunitní | |||||||||
| Dermatomyositida (idiopatická, cave: paraneoplasie) | proximální | 40–60 | chronicky, (subakutně) | myalgie, zachované reflexy, motýlovitý erytém, kožní změny nehtových lůžek a nad malými klouby, perikarditida | ↑ FW (50%), ANA, revmat. faktor, specifické protilátky (20% anti-Mi-2), MRI nález ve svalech | zvýšená až 50x | myopatický vzorec, časné známky denervace | spíše ano | prednison až 100 mg/den, redukce dle efektu |
| Myositida s inkluzními tělísky (IBM) | zpočátku asymetricky, proximální, často i distální | nad 50 | chronicky | častější vyhasnutí reflexů, naopak méně myalgie, kardiální postižení | normální, mírně zvýšená | myopatický vzorec, neurogenní léze | ano včetně ELMI, diagnostická | rezistentní, IVIG | |
| Polymyositida | proximální | incidence roste s věkem | chronicky | myalgie, často zachované reflexy, artralgie, atrofie | ↑ FW (50%), ANA, revmat. faktor, MRI nález ve svalech | zvýšená až 50x | myopatický vzorec, časté známky denervace | spíše ano | prednison až 100 mg/den, redukce dle efektu |
| Dystrofie | |||||||||
| Duschenova svalová dystrofie (dědičnost XR) | proximální, axiální svalstvo | 1–6 let | chronicky, progrese rychlá | kardiomyopatie, mentální retardace | genetická analýza – mutace genu pro dystrofin (chr. Xp21) | více než 10x | myopatický vzorec, fibrilace | ano při negativitě genetiky | dožití 20–30 let, léčba symptomatická |
| Beckerova svalová dystrofie (dědičnost XR) | proximální | 2–16 let | chronicky, pomalá progrese | obvykle žádné | genetická analýza – mutace genu pro dystrofin (chr. Xp21) | více než 5x | myopatický vzorec, fibrilace | ano při negativitě genetiky | dožití do středního věku |
| Pletencové dystrofie (heterogenní skupina, AR, AD) | pletencová | 10–50 let | chronicky, obvykle pomalu | vzácněji kardiomyopatie | genetické vyšetření u některých typů | různě, normální, zvýšená | myopatický vzorec, fibrilace | ano | dožití variabilní, obvykle nezkracuje |
| Okulopharyngeální dystrofie (AD) | proximální, okohybné svaly | 40–60 let | chronicky | ptóza, dysfagie | genetické vyšetření – expanze tripletu GCG na 14. chromozomu, gen PABP | 2–5x zvýšená | myopatický vzorec | ano, ELMI | obvykle nezkracuje přežití |
| Facioskapulohumerální dystrofie | obličej, pletenec pažní, kraniokaudální | 10–20 let | chronicky, pomalu | kardiomyopatie, postižení sluchu | genetické vyšetření – EcoRI fragment 4. chrm. zkrácen | 2–5x zvýšená | myopatický vzorec | ano | obvykle nezkracuje přežití |
| typ Emery-Dreifuss (XR) | skapulo- humero- peroneální | 10–50 let | chronicky, pomalu | časné kontraktury, kardiomyopatie, poruchy rytmu, facies myopathica | genetické vyšetření – mutace genu pro emerin na X chrom. | až 25x | myopatický vzorec | ano | dožití 25–50 let |
| Myotonická dystrofie typ 1 (AD) | distální více než proximální, šíje, obličej, ptóza | 10–50 let | chronicky, průběh dle počtu | poruchy srdečního rytmu, katarakta, kognitivní deficit, diabetes mellitus, myotonie | genetické vyšetření – expanze tripletu TGT v MDPK genu na 19. chrom. | normální, lehce zvýšená | myopatický vzorec, myotonické výboje | ano | dle počtu repetic |
| Myotonická dystrofie typ 2 (proximální myotonická myopatie) (AD) | distální více než proximální, šíje, obličej, ptóza | 20–70 let | chronicky, pomalu | poruchy rytmu, myalgie, katarakta, myotonie | genetické vyšetření – expanze GCTG genu ZFP9 na 3. chrom. | normální, lehce zvýšená | myopatický vzorec, myotonické výboje | ano | přežití nezkracuje |
| Metabolické | |||||||||
| Glykogenóza (typ V, VII) | proximální, zátěží indukovaná | různě | chronicky, epizodicky | zátěží indukovaná slabost, myalgie a event. poruchy vědomí | epizodická myoglobinurie, ischemický test | zvýšení námahou | normální, myotonické výboje, spontánní aktivita | ano | dieta – zvýšený obsah mastných kyselin |
| Glykogenóza (typ IV) | proximální | různě | chronicky | hepatosplenomegalie | normální ischemický test | zvýšená | normální, myotonické výboje, spontánní aktivita | ano | symptomaticky |
| Mitochondriální | proximální, zátěží indukovaná, okulární | různě | chronicky, epizodicky | v závislosti na typu, encefalopatie, kardiomyopatie, epileptické záchvaty, ataxie | laktátová acidóza, vyšetření mitochondriálního metabolismu (trombocyty, svalová biopsie), zvýšení laktátu v likvoru, vyšetření mtDNA | normální, mírně zvýšená | normální, mírný myopatický vzorec | ano | symptomaticky |
| Porucha metabolismu lipidů (deficit karnitinu, karnitin-palmitoyl transferázy) | proximální | různě | chronicky, epizodicky | námahou indukovaná slabost a myalgie | snížený karnitin v séru | normální, mírně zvýšená | myopatický vzorec | ano | karnitin, dieta bohatá na sacharidy |
|
Akutní komplikace
Dechová insuficience
Při anamnestických a objektivních známkách respirační insuficience – Astrup, FVC, monitorace, event. řízená ventilace. Nejčastější příčinou dekompenzace je akutní infekce dýchacích cest. Cave: noční hypoventilace i při relativně dobrých dechových parametrech přes den (ranní Astrup).
Maligní hypertermie
Dystrofinopatie, myotonická dystrofie – zvýšené riziko během narkózy (ale několik hodin po narkóze) halotanem, ketaminem, desfluranem, při podání succinylcholinu. Diagnóza: hypertermie, tachykardie, tachypnoe, cyanóza, rhabdomyolýza. Léčba: monitorace, fyzikální chlazení, kyslík, Dantrolen 2,5 mg/kg/15min.
Kardiální insuficience
V pokročilých stadiích svalových onemocnění. Diagnóza: syndrom kardiální insuficience – často modifikováno nízkou námahou a horizontální polohou (mohou chybět otoky DKK, dušnost), nezřídka dyspepsie a zvracení jako první příznak, echokardiografie. Léčba: kardiotonika, antihypertenziva, nutná monitorace.
Akutní nekrotizující myopatie
Často toxická – ethanol, fibráty, statiny, heroin, kokain, barbituráty. Diagnóza: otoky svalů, myalgie, generalizovaná slabost, myoglobinurie, renální selhání, extrémní elevace CK. Léčba: dialýza, monitorace.
- ↑ {{{korporace}}}. . {{{titul}}} : {{{podnázev}}} [online] . {{{vydání}}} vydání. {{{místo}}} : {{{vydavatel}}}, {{{rok}}}. {{{rozsah}}} s. {{{edice}}}; sv. {{{svazek}}}. Kapitola {{{kapitola}}}
- {{{název_kapitoly}}}. s. {{{strany}}}. Dostupné také z <{{{url}}}>. {{{poznámky}}}. [[Special:BookSources/{{{isbn}}}|ISBN {{{isbn}}}]].