Benigní hyperplazie prostaty
(přesměrováno z BHP)
| Benigní hyperplazie prostaty | |
| Benign prostatic hyperplasia | |
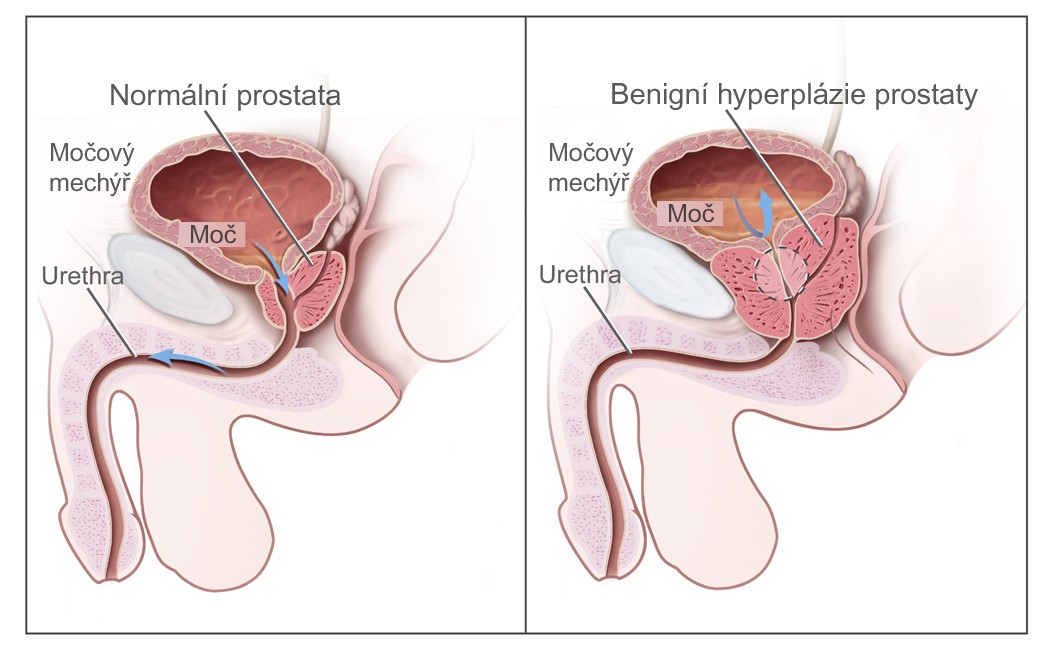 Srovnání normální a hyperplastické prostaty | |
| Rizikové faktory | zvýšené hladiny testosteronu |
|---|---|
| Klasifikace a odkazy | |
| MKN | N40 |
| MeSH ID | D011470 |
| MedlinePlus | 000381 |
| Medscape | 437359 |
Benigní hyperplazie prostaty (BHP) je nemaligní zvětšení prostaty na podkladě zmnožení především stromálních buněk. Jedná se o nejčastější benigní nádor mužů a jeho prevalence stoupá s věkem. Ve věku šedesáti let má klinické příznaky BHP více než 60 % mužů.[1]
Anatomie prostaty[upravit | editovat zdroj]
Prostata je svalově-žlaznatý orgán, který obsahuje tuboalveolární žlázky ve fibromuskulárním stromatu. Žlázky ústí do prostatické uretry a produkují 0,5 ml sekretu. Tento sekret obsahuje citráty (zajišťující mobilitu spermií), vyživuje spermie, má vysoký obsah zinku (s antimikrobiálním účinkem).
Morfologické uspořádání – tzv. zonální koncepce:
- přední fibromuskulární stroma (33 % objemu),
- periferní zóna (70 % žlázové části),
- centrální zóna (25 %, pochází z Wolffova vývodu),
- „periprostatická“ uretrální zóna (3 % glandulární části),
- tranzitní (přechodní) zóna (2 %).
Zóny 1−3 vznikají z urogenitálního sinu (endodermu). Periuretrální žlázky se nacházejí uvnitř vnitřního svěrače. Žlázky, které jsou distálně, mohou více expandovat (nebrání jim svěrač) a tvoří tzv. tranzientní zónu.
Právě v periuretrální a tranzientní zóně se kolem 40. roku věku začínají tvořit benigní uzlíky (budoucí laterální laloky hyperplazie). Periuretrální uzlíky mají charakter stromatu, uzlíky v tranzientní zóně jsou glandulární.
Stádia průběhu BHP[upravit | editovat zdroj]
- Stádium patologické – počátky histologických změn
- období mikroskopických změn (30.−50. rok);
- období makroskopických změn.
- Stádium klinické – prostatismus.
Růst BHP charakterizuje tvorba uzlů, difuzní hyperplázie tranzientní zóny a zvětšování uzlů. Okolní prostatická tkáň je pomalu posouvána periferně a tvoří tzv. chirurgické pouzdro.
Etiologie[upravit | editovat zdroj]
Hlavními faktory jsou vyšší věk a přítomnost androgenů (funkční varlata).
S přibývajícím věkem zůstává hladina dihydrotestosteronu (DHT) normální, po 60. roce věku spíše klesá, avšak postupně přibývá množství estrogenů. Soudí se, že receptory pro DHT jsou exprimovány ve zvýšené míře právě pod vlivem estrogenů, což vede ke zvýšené vazbě DHT, a tím dochází k růstové stimulaci prostaty. [2]
Patogeneze[upravit | editovat zdroj]
Obstrukce je tvořena dvěma složkami – mechanickou (pasivní komprese uretry) a dynamickou (závisí na tonu prostatických hladkých svalů). Z dlouhodobé obstrukce dochází k hypertrofii detruzoru, vzniká tzv. trabekularizace (makroskopicky viditelné hypertrofické snopce), tvorba pseudodivertiklů a pravých divertiklů. Když se detrusor vyčerpá, vzniká reziduum s dilatací měchýře, útlak močovodů se vznikem refluxu, infekce močových cest (IMC) až chronická renální insuficience (CHRI).
Klinický obraz[upravit | editovat zdroj]
Pouze asi 10−25 % mužů s BHP indikujeme k operaci. Neexistuje korelace mezi velikostí prostaty a stupněm obstrukce. Soubor příznaků se někdy nazývá prostatismus. Mezi iritační příznaky BHP patří: polakisurie, imperativní mikce, nykturie, urgentní inkontinence a bolest za sponou stydkou. Jsou nejspíše dány reakcí detruzoru na obstrukci. Obstrukční příznaky BHP jsou vyvolány mechanickým zúžením uretry. Jedná se o retardaci startu močení, močení se zvýšeným úsilím, přerušovanou a prodlouženou mikci, ztenčení proudu, postevakuační inkontinenci a vznik močového rezidua až retence.
Prediktory progrese BHP jsou vyšší prostatický specifický antigen (PSA), větší objem prostaty a přítomnost zánětlivých změn v prostatické tkáni.[1]
Symptomové skóre se určuje na základě odpovědí na 7 otázek (I-PSS skóre):
- pocit úplnosti vyprázdnění,
- frekvence mikce,
- nykturie,
- síla močového proudu,
- opožděný začátek mikce,
- přerušovaná mikce,
- urgence.
Každá položka se hodnotí 6 stupni (0−5), pak se položky sečtou.
Diagnostika[upravit | editovat zdroj]
- per rectum – prostata zvětšená, hladkého povrchu, elastická, ohraničená, nebolestivá;
- určení postmikčního močového rezidua (poklepem, bimanuálně – protitlak prstem zavedeným per rectum);
- USG – suprapubická nebo rektální sonda;
- vyšetření moče – IMC je častá komplikace;
- cystouretrografie, IVU, uroflowmetrie, cystometrie, PSA.
Diferenciální diagnostika[upravit | editovat zdroj]
Karcinom prostaty (PSA, rektální USG, punkce), skleróza hrdla močového, prostatitis.
Léčba[upravit | editovat zdroj]
Pouze část pacientů s příznaky BHP vyžaduje léčbu, bezpříznakové nemocné můžeme pouze sledovat.[1] Indikace se řídí především obtížemi nemocného.
Farmakologická léčba[upravit | editovat zdroj]
Nejobvyklejší medikamentózní léčbou je podávání α-blokátorů (tamsulosin![]() ), které mají rychlý nástup účinku a některé z nich mohou navíc příznivě ovlivnit klinickou progresi BHP. Pacienti s prostatou vyšší hmotnosti profitují z léčby inhibitory 5-α reduktázy, které signifikantně snižují riziko močové retence a nutnost následné chirurgické léčby. Další možností je kombinovaná léčba α-blokátory s inhibitory 5-α reduktázy. Pacienty s příznaky dráždivého měchýře je možno léčit kombinací α-blokátorů s anticholinergiky. Fytoterapie je metodou hojně využívanou, i když její léčebné účinky nebyly kontrolovanými klinickými studiemi jednoznačně prokázány. [1]
), které mají rychlý nástup účinku a některé z nich mohou navíc příznivě ovlivnit klinickou progresi BHP. Pacienti s prostatou vyšší hmotnosti profitují z léčby inhibitory 5-α reduktázy, které signifikantně snižují riziko močové retence a nutnost následné chirurgické léčby. Další možností je kombinovaná léčba α-blokátory s inhibitory 5-α reduktázy. Pacienty s příznaky dráždivého měchýře je možno léčit kombinací α-blokátorů s anticholinergiky. Fytoterapie je metodou hojně využívanou, i když její léčebné účinky nebyly kontrolovanými klinickými studiemi jednoznačně prokázány. [1]
- α-blokátory (uroselektivní α1-adrenergní antagonisté)
- v periprostatické části je mnoho α receptorů, jejichž stimulací dochází ke zvýšení tonu hladkých svalů;
- α-blokátory obsadí tyto receptory, čímž dojde k rozšíření průsvitu prostatické části uretry, a tím ke snížení výtokového odporu uretry a ke zlepšení mikce;
- zástupci: alfuzosin
 , doxazosin
, doxazosin , tamsulosin
, tamsulosin , terazosin
, terazosin ;
; - NÚ: hypotenze, ovlivnění kardiovaskulárního systému (KVS) (α-blokátory byly původně vyvinuty jako antihypertenziva).
- Inhibitory 5-α reduktázy
- enzym 5-α-reduktáza umožňuje konverzi testosteronu na dihydrotestosteron a v důsledku jeho inhibice přestává prostata růst, její objem se snižuje;
- před zahájením léčby je vždy nutné vyšetřit hladinu sérového PSA – tato medikace totiž snižuje hodnotu PSA na polovinu;
- zástupci: finasterid
 , dutasterid
, dutasterid ;
; - čím je větší hmotnost prostaty, tím větší je její přechodná zóna a čím vyšší je iniciální hladina PSA, tím výraznější bude efekt léčby;
- NÚ: redukce libida, erektilní dysfunkce (reverzibilní do několika týdnů po vysazení léčby).
- Anticholinergika
- spazmolytický účinek na svalovinu močového měchýře;
- indikace: hyperaktivní močový měchýř, neurogenní hyperaktivita detruzoru v důsledku poranění míchy;
- zástupci: propiverin
 , tolterodin
, tolterodin .
.
- Inhibitory 5-fosfodiesterázy (PDE5)
- izoenzym PDE5 je v hladké svalovině kavernózních těles penisu a v přechodní zóně prostaty;
- zástupce: tadalafil
 .
.
- Fytoterapeutika
- extrakty trpasličí palmy (Serenoa repens), kopřivy dvoudomé (Urtica dioica) apod.;
- velmi různorodé, obtížně chemicky definovatelné, farmakologicky nestandardní.
Klasická chirurgická léčba[upravit | editovat zdroj]
- Transuretrální resekce prostaty (TURP, někdy též pod názvem transuretrální prostatektomie – TUPE;)
- u prostat do 50 g (větší by se nestihly, nebo by byl TUR syndrom);
- indikace: selhání medikamentózní léčby, akutní močová retence, recidivující uroinfekce, přítomnost cystolitiázy, městnání v horních močových cestách, opakované hematurie, počínající renální insuficience[1].
- Otevřená prostatektomie (obvykle transvezikální enukleace prostaty, ev. retropubická).
Obě tyto metody mají vysokou operační zátěž, ztrátu krve a riziko vzniku retrográdní ejakulace.
![]() Při prostatektomii pro benigní hyperplazii prostaty odstraňujeme jen adenom, tj. benigně změněnou přechodnou zónu prostaty. Periferní zónu – chirurgické pouzdro – včetně semenných váčků ponecháváme. Tato operace tedy neochrání pacienta před případným karcinomem prostaty vycházejícím z periferní zóny prostaty.
Při prostatektomii pro benigní hyperplazii prostaty odstraňujeme jen adenom, tj. benigně změněnou přechodnou zónu prostaty. Periferní zónu – chirurgické pouzdro – včetně semenných váčků ponecháváme. Tato operace tedy neochrání pacienta před případným karcinomem prostaty vycházejícím z periferní zóny prostaty.
(Pozn.: Zásadní pro zkoušku.)
Miniinvazivní léčba[upravit | editovat zdroj]
- Instrumentální
- hlavně u mladších pacientů s počínajícími příznaky;
- transuretrální incize prostaty – dvě incize u čísla 5 a 7, vedou se přes chirurgické pouzdro od hrdla až k seminálnímu kolikulu;
- až v 80 % vyvolává retrográdní ejakulaci (sperma jde do měchýře a později je vymočeno);
- transuretrální dilatace pomocí balonu – zavedeme katetr s balónkem, pod USG nebo per rectum kontrolou nafukujeme, naplněním dojde k roztržení prostatické uretry a hrdla měchýře, necháme pak katetr několik dní na místě;
- intraprostatické stenty – samoexpanzní síťky, spirály…;
- hypertermie a mikrovlnná termoterapie – liší se dle teploty (hranicí je 45 °C), teplo vzniká z mikrovlnného záření emitovaného ze sond, moc se nepoužívají;
- kryoablace.
- Chirurgická
- snaha minimalizovat operační zátěž, krevní ztráty, cílem je ambulantní provedení;
- transuretrální elektroevaporizace – odpaření tkáně speciální elektrodou;
- intersticiální laserová koagulace.
Odkazy[upravit | editovat zdroj]
Související články[upravit | editovat zdroj]
Reference[upravit | editovat zdroj]
- ↑ a b c d e MUDR. VERNER, Pavel. Současná medikamentózní léčba benigní hyperplazie prostaty. Lékařské listy (příloha Zdravotnických novin) [online]. 2009, vol. 6, s. 9-11, dostupné také z <https://zdravi.euro.cz/clanek/priloha-lekarske-listy/soucasna-medikamentozni-lecba-benigni-hyperplazie-prostaty-413033>. ISSN 1214-7664.
- ↑ POVÝŠIL, Ctibor a Ivo ŠTEINER, et al. Speciální patologie. 2. vydání. Praha : Galén, Karolinum, 2007. ISBN 978-80-7262-494-2 (Galén), 80-246-1442-7 (Karolinum).
Zdroj[upravit | editovat zdroj]
- BENEŠ, Jiří. Studijní materiály [online]. ©2009. [cit. 2009]. <http://jirben.wz.cz>.
Použitá literatura[upravit | editovat zdroj]
- TOMÁŠ,. Urologie pro mediky. - vydání. Charles University in Prague, Karolinum Press, 2015. 306 s. ISBN 9788024630083.

