Porod
Porod (lat. partus) je ukončení těhotenství narozením živého nebo mrtvého dítěte.
Jako porod živého dítěte se označuje vypuzení nebo vyjmutí z dělohy plodu, který jeví alespoň jednu vitální známku (pohyb, křik, tonus, pulzace pupečníku) bez ohledu na gestační stáří a na porodní hmotnost.
Mrtvě narozené dítě je plod bez známek života a s váhou nad 500 g (ev. 25 cm dlouhý, ev. starší 22+0 – pokud nelze určit váhu).
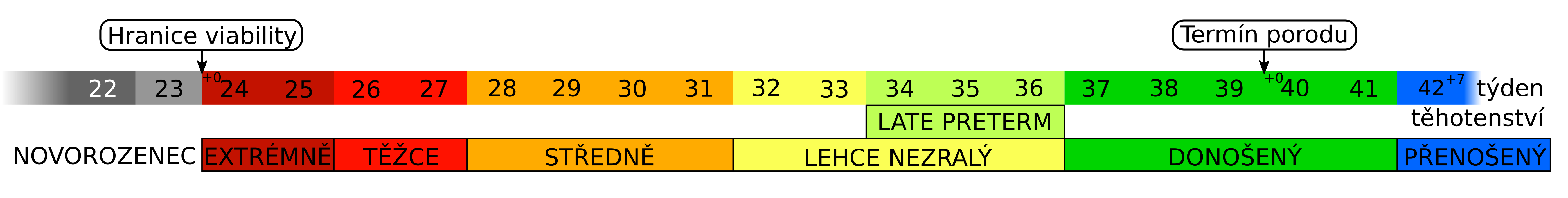
- Předčasný – do ukončeného 37. týdne,
- v termínu – 38.–42. týden,
- opožděný – po 42. týdnu.
Vlastní porod se dělí na:
- I. dobu porodní = otevírací;
- II. dobu porodní = vypuzovací;
- III. dobu porodní = k lůžku, porod placenty a plodových blan.
První doba porodní
První doba porodní (neboli doba otevírací) začíná pravidelnými stahy děložní svaloviny, které vedou k otevírání a zániku děložního hrdla (tím vzniká děložní branka) a končí zánikem děložní branky (ta již není hmatná).
Frekvence kontrakcí zpočátku nepřesahuje 1–2/10 min. V 10–15 % začíná porod odtokem plodové vody (pokud není do 1 h následován děložními kontrakcemi, mluvíme o předčasném odtoku.)
Iniciace porodu
Klíčovou úlohu v iniciaci porodu mají hormony – hlavní jsou biochemické změny v myometriu. Během gravidity je myometrium udržované v relaxaci celou řadou látek (relaxin, CRH (corticotropin-releasing h.), progesteron). Při iniciaci začíná vzrůstat reaktivita myometria na uterotonika.
Myometrium začíná produkovat bílkoviny – tzv. CAP (contraction-associated proteins) (stimulují tvorbu gap junctions mezi myocyty – zrychlují šíření depolarizace, aktivují enzymy produkující uterotonika (PGsyntáza…), zvyšují počet receptorů na uterotonika).
Placenta začíná před porodem produkovat vyšší množství CRH – zvyšuje kontraktilitu, stimuluje syntézu PG, stimuluje syntézu kortizolu v plodu, progesteron v těhotenství udržuje relaxaci inhibicí tvorby CAP, estrogen zvyšuje počet gap-junctions a stimuluje degradaci kolagenu v hrdle.
Děložní činnost
- Dráždivost myometria je daná změnou klidového potenciálu svalových buněk na kritický potenciál.
Ve všech třech dobách porodních můžeme pozorovat kontrakce i retrakce:
- kontrakce – stav reverzibilní, rytmicky se opakující, vzniká stahem a následnou relaxací;
- retrakce – příslušná oblast se ireverzibilně zmenšuje trvalým zkrácením a přetáčením svalových buněk.
Popis kontrakcí
- Základní hodnota je bazální tonus (BT) – vyjadřuje výši intrauterinního tlaku, na počátku I. doby je 8–12 mm Hg, zvyšuje se během porodu na 12–18 mm Hg (neměla by přesahovat 20 mm Hg);
- u kontrakce popisujeme tyto části;
- část vzestupná (stadium incrementi) – na počátku porodu je strmější, ke konci je pozvolnější;
- vrchol (acme);
- část sestupná (stadium decrementi) – repolarizace svaloviny;
- intrauterinní tenzogram – odečítáme amplitudy… – viz CTG;
- montevidejské jednotky (MU)
- Jedná se o součet amplitud kontrakcí během deseti minut.
- 1. Na CTG si označíme 10-minutové okno.
- 2. V rámci okna pro každou kontrakci odečteme rozdíl tlaku mezi basálem kontrakce a jejím vrcholem.
- 3. Sečteme všechny rozdíly tlaků.
- Normální jsou hodnoty mezi 200[1] a 300!
- Jedná se o součet amplitud kontrakcí během deseti minut.
- jednodušší je zevní tokometrie – to stanovujeme hlavně frekvenci kontrakcí (4–5/10 min na konci 1. doby);
- resting phase (délka mezikontrakčního období) – neměla by být pod 30 s;
- celý porod provází u prvorodiček cca 110–150 kontrakcí, u vícerodiček 60–80;
- kontrakční vlna se šíří z rohů (předpokládá se existence určitých pacemakerů).
Krevní průtok v plodu za kontrakce
- Ovlivnění placentárního průtoku
- v oblasti úponu placenty je v myometriu snížen intramyometrální tlak;
- dostatečný přísun oxidované krve je zajištěn rozdílnou stlačitelností žil a tepen;
- za normálních okolností je tedy kyslíkové zásobení plodu v normě.
- Výkyvy nitrolebního tlaku
- hlavička naléhá na pánevní vchod a za kontrakce se tam uplatňuje cervikokraniální tlak (vytváří se mezi hlavičkou a bariérou porodních cest);
- na vzestup intrakraniálního tlaku reaguje plod bradykardií (na CTG jsou rané decelerace);
- pokud tlak překročí žilní tlak – nastává přechodné městnání;
- pokud překročí intraarteriální – dochází k ischemii CNS plodu!
Mechanismus dilatace hrdla a branky
- Svalovina v hrdle probíhá prakticky cirkulárně;
- průběh kontrakční vlny vyvolává při každé kontrakci soustředěný tlak naléhající části plodu na dolní děložní segment (contractiones ad partum);
- dolní děložní segment se rozevírá a umožní naléhající části plodu, aby se tam přesunula;
- jakmile plod opustí horní části dělohy, dojde tam k retrakci (dochází k ní ale patrně až po odtoku vody);
- v místě tlakové zóny vzniká na hlavičce stagnační edém (porodní tumor);
- dilatace hrdla probíhá jinak u prvorodiček a u vícerodiček.
Dilatace hrdla a branky u prvorodiček
- Mají hrdlo kónické s důlkově uzavřenou zevní brankou;
- hrdlo se otevírá kalichovitě od vnitřní branky (orificium cervicis uteri internum) k zevní brance;
- do pochvy je vytlačována hlenová zátka;
- průměrná doba trvání I. doby porodní u prvorodiček 6–7 hod.
Dilatace u vícerodiček
- Mají hrdlo válcovité, zevní branka zeje (cirkulární vlákna jsou porušena předchozím porodem);
- spolu s dilatací vnitřní branky se rozevírá celé hrdlo vcelku;
- postupným přesouváním dolního segmentu se zkracuje;
- průměrná doba trvání I. doby porodní u vícerodiček 3–4 hod.
Druhá doba porodní – mechanismus porodu záhlavím
Druhá doba porodní (neboli doba vypuzovací) začíná zánikem děložní branky a končí porodem dítěte.
- Faktory, které určují průběh II. doby
- děložní kontrakce, jejich intenzita vrcholí;
- břišní lis – je vyvolán reflexně tlakem hlavičky na presakrální receptory (totožný s defekačním reflexem – pokud není střevo vyprázdněno klyzmatem, hrozí odchod stolice);
- vzájemné odlišnosti rovin pánevních a specifická topika pánve;
- konkavita porodních cest (tvar hlavičky plodu viz dále).
Parametry porodu při poloze záhlavím:
- prostupující obvod – subokcipitobregmatický;
- vedoucí bod – malá fontanela;
- hypomochlion – subokciput;
- konfigurace hlavičky – dolichocefalická.
Porod hlavičky můžeme rozdělit do pěti etap:
Iniciální flexe a vstup do roviny vchodu
Při vstupu do roviny pánevního vchodu se hlavička iniciálně flektuje tak, že snižuje okciput a nejníže uloženým bodem je malá fontanela.
Hlavička vstupuje nejprve malým oddílem a po prostupu biparietálního průměru se fixuje svým velkým oddílem v této rovině.
Poloha hlavičky – je v poloze příčné nebo I. šikmé (při obyčejném postavení) nebo II. šikmé (při postaveních méně obyčejných).
Progrese hlavičky do šíře a úžiny
Hlavička vstupuje do prostorné šíře a pak do úžiny, kde narazí na odpor pánevního dna.
V tomto okamžiku začne rodička zapojovat břišní lis (reflexně), aktivní zapojení do vypuzování pociťuje rodička jako psychickou úlevu, ale je to pro ni značně vyčerpávající fyzicky, zvláště pro prvorodičku.
Normální a abnormální vnitřní rotace hlavičky
V oblasti úžiny (nebo mezi úžinou a východem) se hlavička vnitřně rotuje.
Následující pravidlo platí pro všechny polohy hlavičky plodu – vedoucí bod se při normální rotaci otáčí dopředu za sponu, a to bez ohledu na to, kde se předtím nacházel – např. při dorzoposteriorních postaveních opisuje rotující malá fontanela oblouk až 135°.
Trvání – bývá delší při dorzoposteriorních postaveních (také je při nich více poruch mechanismu II. doby porodní, jako abnormální rotace nebo hluboký příčný stav).
Abnormální rotace – naopak vedoucí bod rotuje směrem ke kostrči.
Rotace hlavičky kolem dolního okraje symfýzy
Po dokončené vnitřní rotaci se hlavička dostala do pánevního východu se šípovým švem v přímém průměru.
Hlavička se opírá okciputem o dolní okraj symfýzy.
Konkavita porodních cest nutí hlavičku k záklonu (není to ale změna v deflexní polohu), tím se prořeže nejprve oblast malé fontanely (záhlaví), pak předhlaví, čelo, obličej a nakonec bradička. Styčné místo, které se opírá o symfýzu, se popisuje jako hypomochlion – je uloženo obvykle na jednom pólu prostupujícího obvodu hlavičky. Porod po abnormální rotaci – hypomochliem je bregma, dítě se rodí obličejem k symfýze (hlavička se musí první maximálně zflektovat, než se porodí vzadu záhlaví, pak se ale vpředu prudce deflektuje, když se uvolní oblasti kolem bregmatu – tomu je ale třeba zabránit, protože prudká deflexe může způsobit intrakraniální krvácení!).
- V oblasti hráze se rodí širší biparietální průměr, takže častěji vzniká větší poranění hráze.
Zevní rotace
Hlavička, která se rodila šípovým švem v přímém průměru pánevního východu, se stáčí podle polohy svého tělíčka.
Tato rotace je podmíněna mechanismem porodu ramínek.
Mechanismus porodu ramínek
Ještě před výstupem hlavičky z východu pánevního vstupují raménka do pánevního vchodu.
- Při vstupu je biakromiální šev obvykle v opačném šikmém průměru, než tam byl šípový šev hlavičky.
Raménko uložené více vpředu se stává vedoucím, níže uloženým.
Raménka progredují přes šíji do úžiny, kde se po porodu hlavičky vnitřně rotují tak, že se vedoucí raménko stáčí dopředu za dolní okraj symfýzy.
Ve východu je biakromiální průměr (stejně jako sagitální šíp hlavičky) v přímém průměru.
Přední raménko porodíme přibližně do úrovně úponu deltoideu na humerus.
- Tam vzniká hypomochlion, kolem něhož laterálně flektujeme, a tím porodíme vzadu přes hráz i raménko zadní.
Trvání II. doby porodní – u prvorodičky 15–20 min, u vícerodičky 5–10 min.
Třetí doba porodní
Třetí doba porodní (neboli doba k lůžku) začíná porodem dítěte a končí porodem placenty.
Po porodu se děloha retrahuje, fundus je zaoblený, děloha kulovitá;
- retrakce probíhá všude kromě oblasti inzerce placenty;
- po určité klidové fázi dochází opět ke kontrakcím – contractiones ad secundinas – ty jsou i v místě placenty;
- mezi placentou a dělohou vzniká tkáňový posun, zpřetrhají se uteroplacentární septa a cévy, vzniká retroplacentární hematom;
- placenta se odlučuje ve spongiózní vrstvě deciduální sliznice (na placentě zůstane pars compacta deciduae, na děloze zůstanou fundy žlázek a otevřená lumina cév).
Mechanismus
Podle lokalizace a způsobu odlučování rozeznáváme 3 typy mechanismu:
- Mechanismus podle Baudelocquea-Schultzeho:
- tvoří se retroplacentární hematom a placenta se odlučuje od centra k periferii (není krvácení);
- pak se placenta porodí svou fetální částí napřed a táhne s sebou i obaly.
- Mechanismus dle Duncana:
- placenta se odlučuje od jedné periferie přes centrum ke druhé periferii (je mírné krvácení);
- placenta se rodí po hraně svou mateřskou stranou.
- Mechanismus dle Gessnera:
- taky se odlučuje od periferie, ale před odloučením se kornoutovitě sbalí a vychází ven svou fetální stranou (také dochází ke krvácení).
Třetí doba trvá asi 5–10 minut.
Vedení III. doby porodní
- Při zjevné obstrukci či známkách aspirace (zkalená plodová voda) novorozenci odsajeme hleny, příp. plodovou vodu z HCD – od plošného odsávání všem novorozencům se již ustoupilo, podráždění dýchacích cest může způsobit laryngospazmus;
- podvážeme pupečník (asi 6 cm od bříška), pod ochranou ruky jej přestříhneme, placentární pahýl položíme na sterilní roušku do oblasti levé ingviny (předpokládám, že matčiny…);
- dítě po přímém kontaktu s matkou předáme do neonatální péče;
- z podvázáného pupečníku vytneme asi 10 cm a odešleme na rozbor plynů a ABR, pak dále ještě test na syfilis, event. bilirubin a anti D;
- abychom usnadnili děložní retrakci, přísně asepticky cévkujeme měchýř (moč vyšetříme na bílkoviny, cukr);
- v ČR se od 60. let propaguje aktivní vedení III. porodní doby – abychom omezili poporodní krevní ztráty → podáváme ihned po porodu (někdy dokonce již po porodu hlavičky) – i.v. uterotonika a uterokinetika a čekáme na spontánní odloučení placenty → pak vyčkáváme, až placenta odejde (chce to mnohdy značnou trpělivost);
- když je odloučená placenta, hmatáme oploštěnou dělohu, fundus stoupá nad pupek, nabývá střechovitého rázu;
- Küstnerův manévr – natažený pupečník se při zatlačení nad symfýzou vtahuje do pochvy (neodloučená placenta), pokud je odloučená, pupečník naopak vylézá;
- snažíme se omezit manévry pro urychlení odchodu (zvyšují riziko retence kotyledonu či retenci celé placenty);
- mezi tyto manévry patří např. Credého hmat – vytlačujeme placentu stiskem přední a zadní děložní stěny přes břicho či tahem za pupečník;
- odloučenou placentu žena porodí (max. můžeme ke konci šetrně pomoci tlakem na fundus);
- po porodu placenty ukončujeme porod plodových blan – hmat podle Jacobse – porozenou placentu uchopíme oběma rukama a několikrát ji otáčíme a zároveň mírně povytahujeme → blány se svinují do provazce a lépe se vybavují;
- prozkoumáme celistvost blan (měly by být porozeny min. ze 2/3), koukáme, jestli v blanách neběží nějaká céva, která by byla přerušená (značilo by to přídatnou placentu);
- pak prozkoumáme placentu – pátráme po infarktech, pak sledujeme celistvost kotyledonů;
- pokud máme podezření na retenci kotyledonů nebo větší části obalů, provádíme v CA manuální revizi dutiny děložní;
- u novorozenců s vysokým rizikem perinatálního úmrtí odebíráme kus placenty a fixujeme ve formaldehydu a odesíláme na histologické vyšetření;
- v LA provádíme revizi a sanaci porodních poranění, poranění suturujeme vicrylem;
- uložíme ženu do klidové polohy a měříme TK, puls, tělesnou teplotu,…
Odkazy
Související články
Externí odkazy
Zdroj
- BENEŠ, Jiří. Studijní materiály [online]. ©2009. [cit. 2010]. <http://jirben.wz.cz>.