Ledvina
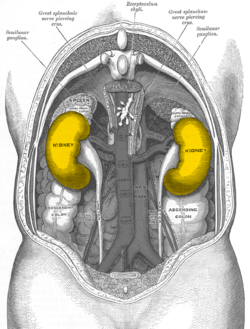
Ledvina (ren, nephros) je párový orgán vylučovací soustavy. Stavbou jsou ledviny složenou tubulózní žlázou, kde každý z tubulů nese označení nefron. Nefron dále funkčně navazuje na sběrací a odvodné kanálky.
Ledvina má specificky fazolovitý tvar, kde rozeznáváme:
- facies anterior,
- facies posterior,
- extremitas superior,
- extremitas inferior,
- margo lateralis et medialis.
Na margo medialis nacházíme vchlípené místo, hilum renale.
Ledvina má rozměr zhruba 10-12 cm na délku, 5-6 cm na šířku a tloušťku 3,5-4 cm. Jedna ledvina je schopná při defektu druhostranné ledviny zastat její funkci.
Stavba ledviny[upravit | editovat zdroj]
Funkce[upravit | editovat zdroj]
- tvorba primární moči a úprava na definitivní moč (hypertonický)
- exkrece moči (hlavně močovina), metabolity
- udržování homeostázy, regulace acidobazické rovnováhy
- endokrinní funkce (renin, erytropoetin, 1,2-dihydroxycholekalciferol)
- regulace objemu vody v těle
- vylučování toxických látek, léků a jiných metabolitů
- regulace krevního tlaku
Regulační mechanismy[upravit | editovat zdroj]
- autonomní nervy (hlavně vliv na kontraktilitu cév)
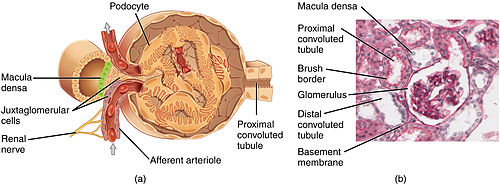
- endokrinní regulace (základem je juxtaglomerulární aparát)
Kompenzační mechanismy[upravit | editovat zdroj]
- Myogenní autoregulace – céva reaguje na změnu tlaku – při poklesu tlaku nastává dilatace vas afferens a při zvýšení tlaku vazokonstrikce. Myogenní regulace je zprostředkována pomocí endotelinů.
- Renin – aldosteron – angiotenzinový systém – patří sem buňky juxtaglomerulárního aparátu (JGA) ledvin. Ten je tvořen třemi druhy buněk:
- juxtaglomerulární buňky;
- buňky macula densa – registrují změnu koncentrace iontů;
- juxtaglomerulární mesangiální buňky. JGA produkuje renin (podnětem k jeho syntéze je pokles tlaku ve vas afferens anebo snížení koncentrace iontů), který umožňuje přeměnu angiotenzinogenu na angiotenzin I., který se vlivem ACE (angiotensin-converting enzyme) přemění na angiotenzin II. Ten má vazokonstrikční vlastnosti hlavně ve vas efferens. Kromě toho stimuluje i tvorbu aldosteronu (ALD).
- ovlivňuje filtrační frakci – filtrační frakce je poměr mezi glomerulární filtrací a přítokem plazmy v ledvinách (fyziologicky cca 15–20 %).
Cévy ledvin[upravit | editovat zdroj]
- Krevní oběh ledvin tvoří asi 20 % minutového srdečního výdeje – tento velký přítok má větší funkční význam než oběh, který ledvinám přivádí živiny. Vysoký tlak ve vas afferens převyšuje onkotický tlak v celém glomerulu.
- Skimming effect – oddělení erytrocytů od plazmy. Erytrocyty prochází přes širší sinusy a plazma se filtruje kapilárami.
- Tepny
- A. renalis dextra et sinistra – každá se dělí na rami anteriores (nakonec 4 větve pro přední 4 segmenty ledvin) a ramus posterior (pro zadní segment).
- A. renalis accesoria – vyskytuje se v 30 %.
- Větvení pro kůru: arteriae lobares, arteriae interlobares, arteriae arcuatae, arteriae interlobulares – z nich arteriae glomerulares afferentes/efferentes, peritubulární kapilární řečiště.
- Větvení pro dřeň: základem jsou arteriae glomerulares efferentes, dále arteriae rectae.
- Žilní odtok
- Žíly z kůry: venulae stellatae – peritubulární kapilární řečiště – venae interlobulares – venae arcuatae – venae interlobares – vena renalis.
- Žíly dřeně: venulae rectae – venae arcuatae.
- Lymfa
- Lymfa se sbírá do tří pletení, z prostoru peritubulárního, subkapsulárního a z capsula adiposa, a přichází do nodi lymphatici lumbales.
- Nervy
- přichází z plexus renalis ( = pleteň sympatických, parasympatických a senzitívních vláken jdoucích okolo a. renalis. Autonomní vlákna mají vazomotorickou funkci, senzitivní vlákna inervují hlavně capsula fibrosa, takže vlastní parenchym je prakticky necitlivý.)
Poloha a fixace ledvin[upravit | editovat zdroj]
- Jsou uložené v retroperitoneálním prostoru ve výšce Th12–L2, horní třetina leží na bránici, dolní dvě třetiny na m. quadratus lumborum;
- pravá bývá posunutá asi o polovinu délky obratle níže;
- hilum renale se skeletotopicky promítá do úrovně L1.
Histologie[upravit | editovat zdroj]
Kůra[upravit | editovat zdroj]
- tvořena korovými glomeruly, množství proximálních a distálních tubulů,
- rozmanitě uspořádané krevní řečiště,
- osmotický tlak kůry má stejnou hodnotu jako krevní plazma.
Dřeň[upravit | editovat zdroj]
- longitudinálně uspořádané útvary, přímé části proximálních a distálních tubulů,
- obě raménka Henleovy kličky,
- sběrné kanálky,
- osmolarita stoupá od rozhraní kůra-dřeň směrem k papile.
Parenchym je tvořen funkčním systémem tří základních složek, které musí být v souhře.
- intersticium,
- krevní oběh,
- soubor nefronů.
Malpigiho ledvinové tělísko[upravit | editovat zdroj]
Je složené z Bowmanova pouzdra a glomerulu. Jeho hlavní úlohou je ultrafiltrace krevní plazmy. Je potřeba zajistit vysoký filtrační tlak.
Glomerulární filtrace – pohyb vody a nízkomolekulárních látek směrem z plazmy do Bowmanova pouzdra a do iniciální části proximálního tubulu.
Mezangium – tvořené mesangiálními buňkami a hmotou. Zajišťují oporu glomerulárních kapilár. Ovlivňují filtrační plochu, a to zmenšením – vlivem angiotenzinu II, relaxací – vlivem prostaglandinů.
Extraglomerulární mezangiální buňky s macula densa – epiteliální buňky konečné části tlustého segmentu vzestupné části Henleovy smyčky, které kontrolují složení filtrátu a podávají informace o tom, zda filtrují málo nebo hodně. Takzvaná tubuloglomerulární zpětná vazba. S granulárními buňkami, což jsou modifikované buňky vas afferens a vas efferens produkují renin.
Nefron monitoruje svoji vlastní úroveň GF receptory v macula densa (detekují průtok tubulární tekutiny a množství Na+, chemické signály macula densa ovlivňují kontrakci nebo relaxaci hladké svaloviny aferentních a eferentních kapilár, a tím tedy ovlivňují GF. Pokud se ↓GF, macula densa zaznamená snížený průtok tubulární tekutiny.
Jsou vyslány chemické signály a nastane vazodilatace vas afferens. Zvýší se hydrostatický tlak v glomerulárních kapilárách a obnoví se GF. Při vzestupu filtrace nastane děj opačný. Průtok glomerulem je přísně regulovaný a zachovaný, avšak pouze v rozmezí arteriálních tlaků 80–180 mmHg. Při poklesu pod 80 mmHg tyto lokální regulační mechanismy selhávají.
Filtrační bariéra[upravit | editovat zdroj]
Složena z fenestrovaného epitelu krevních kapilár, které jsou propustné pro vodu, malé soluty, ionty, glukózu, AMK, močovinu, albumin. Druhou složkou bariéry je bazální membrána, tvořená kolagenními vlákny. Má záporný náboj, z čehož vyplývá, že odpuzuje částice nabité záporně - anionty. Třetí složkou jsou podocyty. Tvoří hlavní bariéru pro erytrocyty. Čtvrtou složkou je nefrin. Je to bílkovina produkovaná podocyty, která je mezi nimi uložená a obklopuje je. Má taktéž negativní náboj, a tak odpuzuje záporně nabité molekuly.
Tubulární systém[upravit | editovat zdroj]
Glomerulární filtrát přechází z iniciální části proximálního tubulu do Henleovy kličky → ta vstupuje do dřeně ledvin a navazuje na tlustý segment → který plynule přechází do distálního tubulu → ten do sběrného kanálku, který prochází kůrou i dření → a konečně moč do ledvinných kalichů.
- kortikální nefron:
- povrchový
- nejčastější typ
- umístěny jsou ve vnější vrstvě kůry
- do dřeně jde pouze vrchol krátké Henleovy kličky.
- juxtamedulární nefron:
- méně početné
- nacházejí se ve vnitřní vrstvě kůry spolu s proximálním, distálním tubulem a Henleovou kličkou
- Henleova klička je dlouhá a zasahuje do dřeně
- vasa recta provázejí Henleovu kličku
- schopnost tvořit vysoce koncentrovanou nebo maximálně zředěnou moč
Odkazy[upravit | editovat zdroj]
Související články[upravit | editovat zdroj]
- Ledvina (histologický preparát)
- Nefron
- Funkce ledvin v udržování acidobazické rovnováhy
- Tubulární procesy
- Průtok krve ledvinami a jeho autoregulace
Externí odkazy[upravit | editovat zdroj]
- MAREKOVÁ, Mária, R ORAVSKÝ a A PAVLÍKOVÁ, et al. Multidisciplinárny pohľad na obličky [online]. Portál Lekárskej fakulty Univerzity Pavla Jozefa Šafárika v Košiciach, ©2011. Poslední revize 2011-11-25, [cit. 2011-11-25]. <https://portal.lf.upjs.sk/clanky.php?aid=134>.
Použitá literatura[upravit | editovat zdroj]
- ČIHÁK, Radomír a Miloš GRIM. Anatomie. 2., uprav. a dopl vydání. Praha : Grada Publishing, 2002. 470 s. sv. 2. ISBN 80-7169-970-5.
- GANONG, William F. Přehled lékařské fyziologie. 20. vydání. Praha : Galén, 2005. 890 s. ISBN 80-7262-311-7.
- TROJAN, Stanislav, et al. Lékařská fyziologie. 4. vydání. Praha : Grada, 2003. 772 s. ISBN 80-247-0512-5.