Cévní mozkové příhody/PGS
| Tento článek je určen pro postgraduální studium | ||||
| Prosíme, neprovádějte věcné editace, nemáte-li potřebnou kvalifikaci. | ||||
| Editujte s rozvahou. Věcné změny nejprve projednejte v diskusi. | ||||
Úvod
Selhání mozkového krevního oběhu patří ve většině industriálních států na druhé až třetí místo mezi přičinami smrti. Incidence iktů (ischemických i hemorhagických společně) je v České republice 2x vyšší než v jiných medicínsky vyspělých státech, pohybuje se okolo 300 případů na 100 000 obyvatel na rok. Ischemické ikty tvoří 80–85 % všech cévních mozkových příhod (CMP). Hemoragie nezávisle na příčině se podílejí asi na 20 % celkového počtu CMP, 10–15 % připadá na spontánní intracerebrální krvácení a na zbývajících cca 5 % se podílí spontánní subarachnoideální nebo intraventrikulární krvácení. Terapeutické možnosti u CMP prodělávají v současné době významné změny, které je vzhledem k akutnosti stavu nutné neustále sledovat a doplňovat dle nejnovějších poznatků. Vedle diagnostického pokroku daného zejména neurologickými aplikacemi nových zobrazovacích metod se podstatně rozšířily i možnosti včasné a účinné léčby.
Ischemický iktus
Definice
Následující dělení je možné ve většině případů až se znalostí následného vývoje stavu. Léčbu zahajujeme v okamžiku, kdy často nemůžeme iktus kategorizovat.
Dokončený iktus:
rychle se rozvíjející klinické známky ložiskového mozkového postižení, trvající déle než 24 hodin nebo vedoucí ke smrti, pokud klinické, laboratorní a základní zobrazovací vyšetření nesvědčí pro jinou příčinu neurologického deficitu.
Tranzitorní ischemická ataka (TIA):
rychle rozvinuté klinické známky ložiskového mozkového postižení nebo poruchy monokulárního vizu, které typicky trvají méně než 1 hodinu, maximálně však 24 hodin, pokud klinické, laboratorní a zobrazovací vyšetření nesvědčí pro jinou příčinu neurologického deficitu.
Klinický obraz
Náhlý rozvoj ložiskové neurologické symptomatiky centrálního původu projevující se podle teritoria postižené mozkové tepny (slabostí až ochrnutím a/nebo poruchou citlivosti poloviny těla, poruchou symbolických funkcí, deviací hlavy a očních bulbů, pohledovou parézou, výpady zorného pole, diplopií, náhle vzniklou závratí nebo náhlým pádem ve spojení s předchozími centrálními neurologickými příznaky, amaurózou, poruchou koordinace event. dalšími symptomy dle lokalizace léze.)
Lakunární infarkty se manifestují zejména izolovaným motorickým a/nebo senzitivním deficitem, ataktickou hemiparézou, dysartrií, „neobratnou rukou“. Vzácněji se ischemický iktus manifestuje bolestí hlavy, úvodním zvracením, poruchou vědomí, ještě vzácněji je úvodním příznakem epileptický paroxysmus.
Příčiny
Na uzávěru či zúžení mozkové cévy se snížením průtoku krve a následné ischemizaci části mozkové tkáně se může etiologicky podílet řada onemocnění (Tab. 1).
| Nejčastější příčiny ischemického iktu |
|---|
|
Klasifikace
Dle etiopatogeneze
- Kardioembolizační – fibrilace síní, stav po infarktu myokardu, trombus v levé komoře nebo levé síni, akinetický segment levé komory s aneurysmatem, dilatační kardiomyopatie, chlopenní náhrady, myxom síně, infekční endokarditida.
- Onemocnění velkých tepen – makroangiopatický defekt s velikostí malacie nad 1,5 cm, většinou u pacientů se stenózou karotidy nad 50 % a nálezem infarktu ve stejnostranné kortikosubkortikální oblasti nebo subkortikální oblasti, mechanismem embolizace nebo hypoperfuze.
- Onemocnění malých tepen (lakunární infarkty) – ischemie v subkortikální oblasti, typicky v bazálních gangliích, thalamu, capsula interna či mozkovém kmeni do velikosti 1–1,5cm.
- Jiná příčina – kolagenózy, vaskulitidy, nezánětlivé vaskulopatie (fibromuskulární dysplázie, Moya moya, amyloidní angiopatie) a další.
Dle postižené tepny
a. cerebri anterior – hemiparéza s převahou na dolní končetině
- Vlevo – transkortikální motorická afázie, poruchy chování – apatie, abulie nebo ztráta zábran, ideomotorická apraxie v rámci diskonekčního syndromu
- Vpravo – motorický nebo prostorový neglect, poruchy chování
a. cerebri media – záleží na rozsahu postižení tepny, příznaky postižení frontálních, parietálních a temporálních laloků dominujícími příznaky jsou hemiparéza až hemiplegie, centrální postižení lícního nervu, hemisenzitivní defekty, homonymní poruchy zorného pole a pohledové obrny ke druhé straně. Léze v oblasti dominance řeči vede k afázii a apraxii, agnózii, léze druhostranná k poruše prostorového vnímání.
- Uzávěr hlavní horní přední větve – postižení frontálního laloku, faciobrachiálně zvýrazněná hemiparéza, pohledová obrna, motorická afázie a apraxie
- Uzávěr hlavní dolní zadní větve – převážně senzitivní deficit, homonymní defekty zorného pole, příp. senzorická afázie x neglect dle postižené hemisféry.
- Uzávěr hlavního kmene – postižení basálních ganglií, capsuly interny a hemiparéza až plegie a poruchy citlivosti na jedné polovině těla, často s dramatickou progresí nálezu.
- Uzávěry lentikostriálních a striálních arterií vedou k lakunárním infarktům s postižením basálních ganglií a capsula interna, se senzorimotorickým postižením a event. s extrapyramidovými motorickými projevy.
a. cerebri posterior
- Uzávěr segmentu před a. communicans posterior – senzomotorická hemiparéza a hemianopsie
- Uzávěr segmentu za a. communicans posterior – vlevo: hemianopsie, neuropsychologický deficit (alexie bez agrafie, konstrukční apraxie, agrafie, akalkulie), transkortikální senzorická afázie, při pravostranném defektu: porucha prostorového vnímání, vizuální neglect doleva, prosopagnosie
a. basilaris – oběhové poruchy v této oblasti se projevují buď postižením obkružujících nebo perforujících arteriol či výrazným deficitem při uzávěru celého kmene. V klinickém obrazu jsou různorodé kombinace postižení mozkového kmene, mozečku, talamu, temporálního a okcipitálního laloku. Z oblasti postižení mozkového kmene je nutné si kromě parézy končetin a poruch čití všímat příznaků jako jsou dysfonie, obrna měkkého patra, škytavka, porucha algické a termické citlivosti v oblasti obličeje, hypo až ageusie, centrální vestibulární syndrom, tinitus, parézy horizontálního či vertikálního pohledu a dalších poruch okohybné inervace (subjektivně vnímaných často jako diplopie někdy s oscilopsií jednoho ze zdvojených obrazů).
Vyšetření a léčba akutního ischemického iktu
V optimálním případě by léčba měla probíhat na specializovaných pracovištích – na iktové jednotce, či iktových lůžcích, se zajištěním jednotky intenzivní péče (JIP).
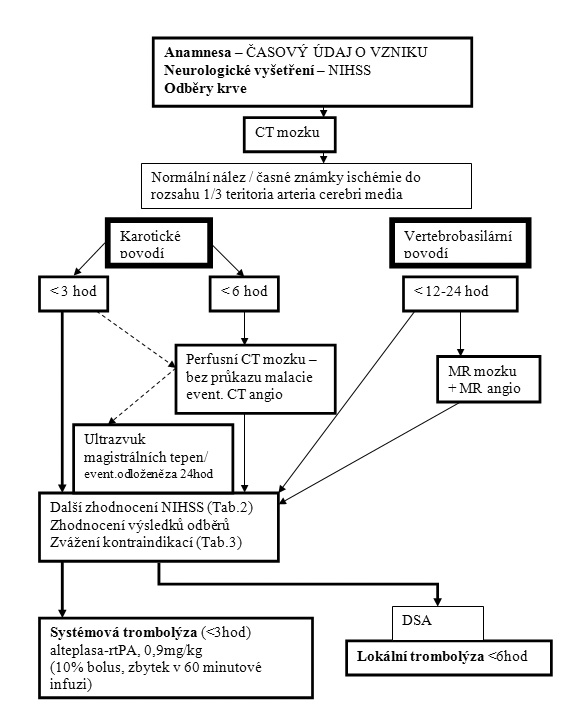
Ischemický insult je akutním stavem, proto po příjezdu pacienta do nemocnice vyžaduje především klasické zajištění a vyšetření/zajištění základních životních funkcí. Viz diagram algoritmu vyšetřovacího postupu v kapitole 2, se zdůrazněním včasného provedení odběrů krve, zejména koagulačního vyšetření, neboť čekání na výsledky pozdě odebraných vzorků by mohlo zmařit následující úsilí o přesnou diagnostiku a včasnou trombolytickou léčbu.
Po celou dobu vyšetřování je třeba mít na paměti, že v důsledku poklesu mozkového krevního průtoku pod 20 ml/100 g tkáně/min vyhasla v určité oblasti funkce a je možné, že nedošlo ještě k poškození integrity buňky ve větším rozsahu. Předpokládáme tak, že část tkáně se nachází ve stavu ischemického polostínu (penumbra), v němž můžeme poskytnout pomoc k návratu lokální cirkulace a oxygenace.
Na základní ošetření pacienta navazuje specifický vyšetřovací postup a terapeutický algoritmus dle výsledků vyšetření (diagram).
Zásadním bodem anamnesy je časový údaj o vzniku ložiskové symptomatiky! Zjišťujeme čas, kdy byl pacient naposledy bez obtíží. Pokud se pacient probudí ráno v 7 hodin s již rozvinutou neurologickou symptomatikou, a předtím byl naposledy bez obtíží ve večerních hodinách, je nejspíše již mimo terapeutické okno pro trombolytickou léčbu.
Kromě specifického vyšetřovacího postupu a eventuelní aplikace trombolytické léčby (viz diagram) je třeba zajistit celkovou péči jako u každého pacienta s akutním neurologickým onemocněním:
- Zvýšená poloha hlavy a trupu 30–40 st.
- Korekce saturace kyslíkem pod 96 % – brýlemi či maskou, event. podporou ventilace
- Opatrná korekce krevního tlaku (TK) nad 220/120 (pozor: limit pro trombolýzu 185/110)
- Korekce glykémie nad 10 mmol/l insulinem
- Korekce tělesné teploty nad 37,5 °C
- Eliminace rizika zvracení a aspirace prokinetiky, antiemetiky, event. nasogastrickou sondou – prevence tromboembolické nemoci bandážemi dolních končetin
Pokud není možno pacienta léčit podáním trombolytické terapie je indikováno bezprostřední zahájení antiagregační léčby, podání ACE inhibitorů (není-li sklon k hypotenzi) a statinů.
Poznámka:
urgentní karotická endarterektomie symptomatické hemodynamicky významné stenozy do 6 hodin od vzniku neurologické symptomatiky při negativním nativním CT mozku
| Vyšetření | Skóre | Vyšetření | Skóre |
|---|---|---|---|
| Úroveň vědomí
Bdělý Utlumený (probuditelný mírnou stimulací) Spavý (opakovaná či silná stimulace) Reflexní pohyby/žádná odpověď |
0 1 2 3 |
Motoricky – dolní končetina
(vleže na zádech, držet ve 30°) Udrží nad 5 s Klesá do střední polohy před 5 s Pád na lůžko do 5 s Žádný výkon
|
0 1 2 3 |
| Odpovědi – jmenujte měsíc a věk
Obě správně Jedna správně Žádná správně |
0 1 2 |
Ataxie končetin
Žádná Přítomna na jedné končetině Přítomna na dvou končetinách |
0 1 2 |
| Plnění pokynů
Poslechne oba správně Poslechne jeden správně Oba nesprávně |
0 1 2 |
Citlivost
Normální Mírně snížená Těžká až úplná ztráta |
0 1 2 |
| Zrakové pole
Žádná zraková ztráta Částečná hemianopsie Úplná hemianopsie |
0 1 2 |
Neglect
Žádný Zrakový, taktilní či sluchový Více než 1 modalita/hluboká netečnost |
0 1 2 |
| Obrna n. facialis
Žádná Lehká (vyhlazení NL rýhy) Částečná (mírný pokles) Úplná |
0 1 2 3 |
Dysartrie
Žádná Mírná až střední (je rozumět) Těžká (nesrozumitelná) |
0 1 2 |
| Motoricky – horní končetina
(45° vleže na zádech, event. 90° vsedě) Udrží nad 10 s Pokles před 10 s Pouze úsilí proti gravitaci Žádný výkon |
0 1 2 3 |
Řeč
Normální Mírná porucha (dysnomie, parafrázie, mírná afázie) Středně těžká fatická porucha Neschopen řeči x globální afázie |
0 1 2 3 |
| Celkové skóre:
Optimum: Pesimum: 20 (některé body se navzájem vylučují ve zvyšování negativní hodnoty) | |||
| Hlavní kontraindikace trombolytické léčby |
|---|
|
Subakutní fáze ischemického insultu – doporučená vyšetření
interní a kardiologické vyšetření
transthorakální a transesofageální echokardiografie
Holterovo monitorování EKG a krevního tlaku
speciální laboratorní vyšetření
- Trombofilní stavy (vyšetření velké koagulace, proteinu C a S, faktor II, V, APC rezistence, lupus antikoagulans, antifosfolipidové protilátky).
- Metabolické poruchy (vyšetření MRHFR mutace, homocysteinu – léčba folátem + vit.B1, B6).
speciální sonografické vyšetření (mikroembolizace, stanovení cerebrovaskulární rezervní kapacity)
SPECT mozku metodou HMPAO včetně stanovení cerebrovaskulární rezervní kapacity
Sekundární prevence ischemického iktu
- Antiagregační terapie – kyselina acetylsalicylová samotná, či v efektivnější kombinaci s dipyridamolem s řízeným uvolňováním, při nesnášenlivosti a v další specifických případech léčba clopidogrelem
- ACE inhibitory – není-li tendence k hypotenzi
- Statiny – nízké dávky i v případě normálního lipidogramu
- Antikoagulační terapie – přísně individuální u pacientů s vysokým rizikem reembolizace – heparin, LMWH. Warfarinum natricum – plná antikoagulační léčba – zahájení co nejdříve při TIA nebo minor stroke, při ischemické lézi menšího rozsahu bez expanzivních projevů po 1–2 týdnech, po 4–6 týdnech při rozsáhlé ischemické lézi s expanzivním chováním a perifokálním edémem.
- Karotická endarterektomie nebo endovaskulární intervence – indikace spadá do kompetence specializovaných pracovišť, TIA- RIND- minor stroke s odstupem dnů – týdnů, u rozsáhlejších lézí odstup > 6 týdnů.
Hemoragické cévní mozkové příhody (CMP)
Hemoragické CMP se rozdělují na dvě velké, částečně společně se vyskytující skupiny: krvácení intracerebrální a krvácení subarachnoidální či intraventrikulární.
Definice
Krvácení do mozkové tkáně, eventuelně s přidruženým krvácením do komor nebo subarachnoidálním krvácením.
Klinický obraz
Stejný jako u ischemického insultu či nález velmi rychle progredující do ztráty vědomí nebo časný výskyt epileptických projevů. Jasné rozlišení je možné pouze na podkladě zobrazovacího vyšetření.
Příčiny
| Nejčastější příčiny |
|---|
|
Klasifikace
Dle lokalizace:
typické centrální krvácení – „hypertonické“ intracerebrální krvácení na podkladě small vessel disease komplex;
atypické lobární krvácení – intracerebrální krvácení na podkladě výše uvedených příčin (Tab.4).
Vyšetřovací postup a léčba
Stejný algoritmus jako u každého akutního neurologického pacienta (kapitola 2) či u pacienta s poruchou vědomí (kapitola 3) eventuelně jako u pacientů se syndromem nitrolební hypertenze (kapitola ?), s důrazem na včasné provedení CT mozku a následný transport na JIP (jednotku intenzivní péče) bez ohledu na typ krvácení a případný dobrý klinický stav pacienta.
U atypické hemoragie je nutná konsultace neurochirurgického pracoviště s ohledem na další vyšetřování příčin a zvažování eventuelní neurochirurgické intervence (dekomprese, komorová drenáž). U mladších pacientů bez rizikových faktorů je nutné (i s odstupem) vyloučení zdroje krvácení při jakékoliv lokalizaci (provedení MR mozku, MR angio, DSA, CT angio).
Léčba spontánního intracerebrálního krvácení a prevence jeho progrese probíhá jen na příslušné JIP.
- kontrola krevního tlaku (korekce systolického krevního tlaku nad 180 u hypertoniků, optimálně do 160)
- úprava hypokoagulační poruchy (aplikace vitaminu K, mražené plazmy, rekombinantního aktivovaného plazmatického faktoru VII).
- snížení nitrolebního tlaku – antiedematozní terapie – mannitol
- analgosedace/relaxace, umělá plicní ventilace – permisivní hypokapnie
- barbiturátové koma
- hypotermie
- eliminace výkyvů nitrolebního tlaku – laxantia, antitusika
- zvážení indikace dekompresní kraniektomie
Subarachnoidální krvácení
Definice
Průnik krve do leptomeningeálního, tj. intermeningeálního prostoru mezi pia mater a arachnoideou. Může se kombinovat s parenchymovým, které buď sekundárně proniklo i do mozkových obalů, nebo naopak vzniklo sekundárně průnikem krve do mozkového parenchymu.
Klinický obraz
Náhle vzniklá prudká bolest hlavy (v sekundách až minutách) je u 20 % jediným příznakem subarachnoidálního krvácení. Dále se objevují nausea a zvracení, fokální neurologický deficit s možností rychlé progrese kvalitativní i kvantitativní poruchy vědomí, meningeální syndrom (často až kolem 6 hod po příhodě). Krvácení často vzniká při vyšší fyzické námaze. V klinické praxi se používá klasifikace dle WFNS (World Federation of Neurological Surgeons) nebo Hunta a Hesse (Tab. 6).
| WFNS klasifikace | Klasifikace dle Hunta a Hesse | |||
| Stupeň | GCS | Ložiskový nález | Stupeň | Klinické příznaky |
| I | 15 | ne | I | Lehké bolesti hlavy, meningismus |
| II | 14–13 | ne | II | Silné bolesti hlavy, meningismus, poruchy v obl. hlavových nervů |
| III | 14–13 | ano | III | Somnolence, lehká fokální symptomatika |
| IV | 12–7 | ano/ne | IV | Sopor, hemiparéza, vegetativní poruchy |
| V | 6–3 | ano/ne | V | Koma |
Příčiny
| Nejčastější příčiny |
|---|
| Aneurysma – 85 %
Perimesencefalické krvácení – 10 % Ruptura aterosklerotické cévní stěny Arteriální disekce Mykotická aneurysmata |
Vyšetřovací postup a léčba
Stejný algoritmus jako u každého akutního neurologického pacienta (kapitola 2) či u pacienta s poruchou vědomí (kapitola 3) eventuelně jako pacientů se syndromem nitrolební hypertenze (kapitola 4?), s důrazem na včasné provedení CT mozku, které má až 98 % senzitivitu v průběhu prvních 12 hodin, při starším krvácení se doporučuje MR mozku. Pokud je CT nález negativní, ale z klinického obrazu přetrvává podezření na subarachnoidální krvácení, je nutné provést lumbální punkci.
Pozitivita CT (MR) nálezu či pozitivita vyšetření lumbální punkcí jsou indikací ke konzultaci neurochirurgického pracoviště, neboť kauzální léčbu a zabránění rebleedingu je možné pouze neurochirurgickou cestou či intervenčním neuroradiologickým výkonem. Z tohoto důvodu je další vyšetřovací postup (DSA) vhodné provádět až na pracovišti schopném těchto výkonů. Proto je nutné zajistit transport pacienta sanitou v doprovodu lékaře. Dle celkového stavu v závislosti na GCS je v některých případech indikován převoz pacienta až po předchozím zajištění a stabilizaci vitálních funkcí intenzivistou.
Příčinná léčba je plně v kompetenci neurochirurgie a/nebo intervenční neuroradiologie provedením otevřené operace (clipping) a/nebo endovaskulární techniky (coiling).
Další prevence komplikací subarachnoidálního krvácení – může probíhat již na oddělení neurointenzivní péče. (3H terapie, monitorace transkraniálním dopplerem, prevence a léčba vasospasmů (nimodipin i.v./p.o., papaverin i.v.), laxantia, antitusika).
Odkazy
Související články
Odkazy a literatura
- European Stroke Initiative, Recommendations 2008, Ischaemic Stroke,Prophylaxis and Treatment
- Doporučený postup pro diagnostiku a léčbu pacientů s mozkovým infarktem, TIA, Cerebrovaskulární sekce České neurologické společnosti.