Asthma bronchiale
(přesměrováno z Astma)
| Asthma bronchiale | |
| Asthma bronchiale | |
 Hyperinflované plíce pacienta, který zemřel po status asthmaticus | |
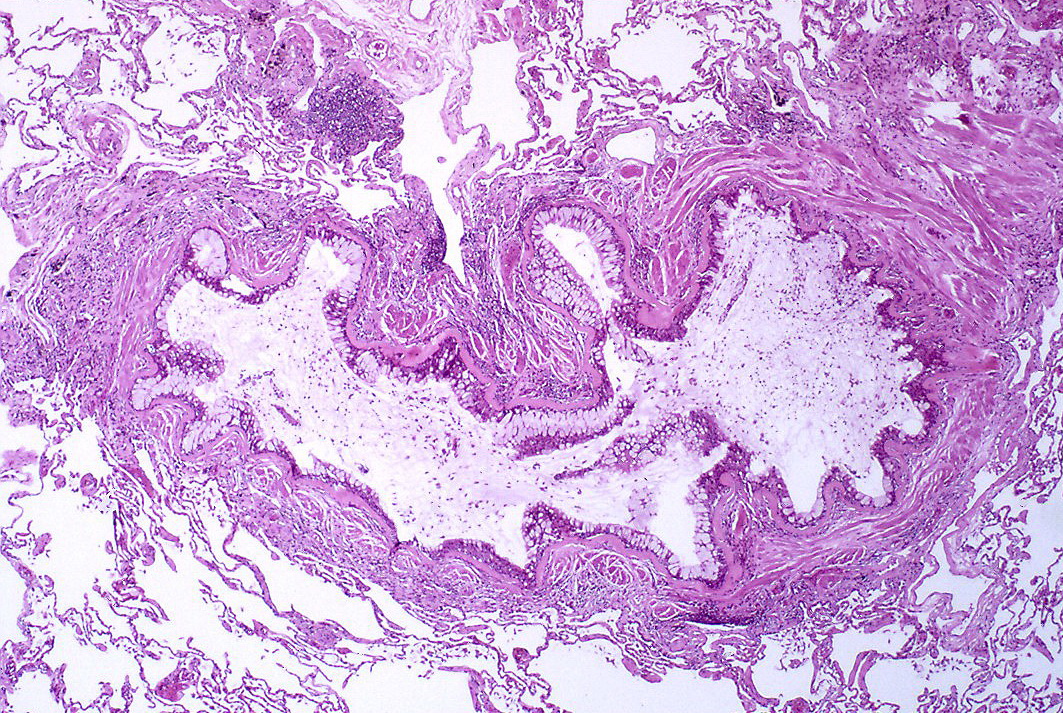
Obstrukce bronchiolů mucinózním exsudátem | |
| Rizikové faktory | atopický ekzém, profesní expozice |
|---|---|
| Klasifikace a odkazy | |
| MKN | J45 |
| MeSH ID | D001249 |
| OMIM | 600807 |
| MedlinePlus | 000141 |
| Medscape | 296301 |
Asthma bronchiale (astma, starým název záducha) je chronický zánět dýchacích cest spojený s jejich hyperreaktivitou a reverzibilní obstrukcí. Hlavními příznaky akutní ataky jsou dušnost (způsobená bronchokonstrikcí, otokem a hlenem) provázená kašlem. Typickým poslechovým nálezem je prodloužené exspirium, pískoty a vrzoty.
Patogeneze
Atopické astma je nejčastjší formou onemocnění, při kterém dochází k Th2-mediované IgE reakci na enviromentální antigeny.
Při expozici antigenu, dochází k aktivaci buněk zánětu s převahou eosinofilních granulocytů a mastocytů, dochází k uvolnění širokého spektra mediátorů (IgE, IL-5, IL-14), které způsobí: bronchokonstrikci, zvýšenou sekreci hlenu, zvýšení propusnosti cévní stěny a nastává edém bronchu.
S progresí onemocnění dochází k hypertrofii hladké svaloviny bronchu, edému stromatu, hyperplázii mucinózních žlázek a pohárkových buněk epitelu.
Rizikové faktory
Prevalence astmatu neustále narůstá, především u dětí. Astma patří mezi jednu z nejčastějších chronických chorob.[1][2]
Predispozice k rozvoji astmatu jsou dědičné a často spojené s výsktem i dalších projevů hypersenzitivity (alergická rinitida, atopická dermatitida)
V Evropě je prevalence asi 5 % (s rozptylem 10–12 %), až v 63 % vzniká před 5. rokem života.
Klinický obraz
Astma může vzniknout v kterémkoli věku[3], záleží na typu přecitlivělosti. V polovině případů začíná před 3. rokem – dětské astma – nejsou ještě typické příznaky – dítě trpí respiračními infekty (hlavně viry), společným jmenovatelem je obstrukční bronchitida.
Po expozici alergenu se rozvíjí asmatický záchvat, který se projevuje jako těžká expirační ![]() dušnost, často s
dušnost, často s ![]() hvízdáním či sípáním ve výdechu bývá kombinovaný s kašlem. Kašel je výrazný na konci záchvatu s hustým hlenem, diagnosticky sputum obsahuje Curshmanovy spirály a Charcot-Leydenovi krystaly [4].
hvízdáním či sípáním ve výdechu bývá kombinovaný s kašlem. Kašel je výrazný na konci záchvatu s hustým hlenem, diagnosticky sputum obsahuje Curshmanovy spirály a Charcot-Leydenovi krystaly [4].
Obtíže se obvykle objevují v druhé polovině noci nebo po námaze. Příznaky se mohou objevit nebo zhoršit při expozici alergenům (zvířata, pyly, domácí prach), tabákovému kouři, změnám teploty či silným emočním prožitkům.
Prolongovaný težký záchvat či jejich rychlé opakování se ozačují jako status asthmaticus. ![]() Tento stav vyžaduje hospitalizaci a může být natolik kritický, že může být příčinou smrti.[5]
Tento stav vyžaduje hospitalizaci a může být natolik kritický, že může být příčinou smrti.[5]
Diagnóza
- Anamnéza – informace o rodinné zátěži, vztah příznaků k místu, sezónně, životní situaci, …;
- klinický obraz;
- fyzikální vyšetření – mimo akutní stav bývá v normě;
- funkční vyšetření plic (spirometrie) – u spolupracujících dětí (nad 4–5 let věku), patří k základním postupům;
- pozitivní kožní testy s alergeny, event. pozitivita specifických sérových protilátek IgE;
- FEV1 může být v normě, ale na křivce průtok-objem je nález obstrukce malých dých. cest;
- nejasné případy – inhalační provokační test histaminem k posouzení bronchiální reaktivity;
- při nálezu obstrukce je dobré provést bronchodilatační test k posouzení reverzibility.
![]() Bronchodilatační test - YouTube video
Bronchodilatační test - YouTube video
Diferenciální diagnostika
- Akutní virové respirační infekce, recidivující obstrukční bronchitida, recidivující sinusitida, bronchiolitida, CF, VSV, srdeční selhání, plicní embolizace, GER (vyšetříme 24 hod. pHmetrii a bronchoskopii), stenózy bronchů, tracheomalácie, cizí těleso (často podceňováno), anafylaxe, toxická inhalace, anatomické odchylky jsou také častou příčinou těžkých akutních stavů;
- bronchoskopie je stále neprávem považována za příliš invazivní vyšetření;
- indikace – stridor, atelektáza, perzistující hvízdavé dýchání, podezření na cizí těleso, recidivující a perzistující plicní infiltráty, nevysvětlený kašel, opakované těžké akutní bolesti.
Klasifikace astmatu
Podle závažnosti projevů, stupně obstrukce dýchacích cest a její variability
Intermitentní: charakterizované občasnými epizody záchvatů, nejvýše 1× týdně, noční ne častěji než 2× měsíčně. Mezi záchvaty normální funkce, spirometrie (PEF,FEV1) nad 80 %, plná životní aktivita.
Perzistující lehké: příznaky i několikrát týdně, noční obtíže několikrát měsíčně. Spirometrie (PEF, FEV1) mezi záchvaty ještě nad 80 % hodnot, projevuje se již narušení spánku a denních aktivit.
Perzistující středně těžké: denní záchvaty i každý den, noční i několikrát týdně. Pacient vyžaduje téměř denně bronchodilatancia, hodnoty spirometrie v klidu 60–80 %.
Perzistující těžké: trvalé příznaky s výrazným omezením tělesné aktivity, noční obtíže. Na spirometrii je stav trvalé obstrukce (hodnoty pod 60 %).
Podle úrovně kontroly (GINA, 2006)
Rozlišujeme 3 stupně: Astma pod kontrolou, částečnou kontrolou a pod nedostatečnou kontrolou. Průběžné hodnocení zahrnuje denní i noční příznaky, přičemž se zaznamenává četnost obtíží – v noci i ráno a pocity tísně na hrudníku. Dále se hodnotí omezení aktivity, tedy jak onemocnění omezuje běžné denní činnosti, a potřeba úlevových léků, což znamená sledování použití β2-agonistů při akutních obtížích.
Součástí hodnocení je také funkce plic, tedy monitorace plicních funkcí a bronchiální reaktivity. Spirometrie se využívá k záznamu křivky průtok–objem, která spolehlivě odhalí i latentní obstrukci, a podáním bronchodilatancia se hodnotí reverzibilita obstrukce. Astma (i bezpříznakové) by mělo být minimálně jednou ročně spirometricky kontrolováno.
K objektivizaci bronchiální reaktivity slouží inhalační provokační test histaminem nebo acetylcholinem, který se používá pro diagnostiku astmatu, hodnocení terapie i pro posudkové účely.
Orientačně se provádí vyšetření PEF výdechoměrem (peakflowmetr), který by měl mít každý astmatik. Měření se provádí ve stoje po usilovném nádechu následovaném maximálním výdechem do přístroje; ze tří pokusů se zaznamenává nejlepší hodnota a měření se provádí obvykle ráno a večer. Normou je nejlepší hodnota pacienta dosažená v klidovém stavu.
Důležitým ukazatelem je variabilita denních hodnot, která se vypočítá jako IV = (PEF večer – PEF ráno) /průměr těchto PEFů × 100; variabilita do 20 % vyjadřuje stabilizované astma.
Terapie
Hlavním cílem léčby je uvést astma pod kontrolu, aby se neprojevovalo dušností a neomezovalo pacienta v běžných činnostech. Kontrola astmatu znamená vymizení chronických příznaků, snížení exacerbací na minimum, stabilizaci plicních funkcí a normální tělesnou výkonnost při minimální spotřebě úlevových léků. Terapie stojí na kombinaci nefarmakologických opatření a farmakoterapie.
Základním mechanismem pro potlačení akutních příznaků je bronchodilatace (rozšíření dýchacích cest uvolněním hladké svaloviny průdušek). Zatímco bronchodilatancia slouží především jako rychle působící úlevové léky k okamžitému odstranění reverzibilní obstrukce, pro dlouhodobou kontrolu onemocnění je nutné je kombinovat s protizánětlivými udržovacími léky (zejména inhalačními kortikosteroidy).
Nefarmakologická a podpůrná léčba
- Edukace: Informování pacienta a jeho rodiny (u školních dětí ideálně i učitelů) je základem úspěchu.
- Péče o prostředí: Udržování optimální teploty (19–20 °C) a relativní vlhkosti (40–50 %), vytváření bezalergenního prostředí (úprava lůžka, odstranění zvířat z ložnice), eliminace škodlivin (kuřáctví rodičů, plyn).
- Sanace infekčních ložisek: Opakované infekce HCD mohou astma spouštět nebo zhoršovat. U předškoláků se doporučuje ověření adenoidní vegetace (při pozitivitě adenotomie).
- Specifická alergenová imunoterapie (SAIT): Zásadní léčebný zásah (např. u sezónního pylového astmatu nebo alergie na roztoče), léčba trvá obvykle tři roky.
- Pohybová léčba: Vhodný je vytrvalostní trénink (20–30 min denně), který zvyšuje odolnost proti chladu a únavě, čímž může snížit frekvenci záchvatů. U dětí se doporučuje pestrá aktivita pro celkovou zdatnost. V případě výskytu pozátěžového bronchospasmu můžeme využít refrakterního období.[6]
Farmakoterapie
Máme dvě hlavní skupiny farmak: léky úlevové s krátkodobým účinkem, které pomáhají na akutní stavy a léky preventivní, protizánětlivé pro udržovací léčbu, kontrolující astma.
Přednost se dává inhalačnímu podávání. Způsob inhalace je stejně důležitý jako léčivo samo – při selhání léčby je nutné nejprve zkontrolovat techniku inhalace, než se přistoupí ke zvýšení dávek.
Inhalační systémy
- Dávkovaný aerosolový inhalátor: Nejrozšířenější, vyžaduje koordinaci nádechu a stisku. Časté chyby: neprotřepání, rychlý nádech, pozdní vstřik.
- Inhalační nástavce (spacery): Usnadňují podávání, nezbytné u malých dětí a při akutní dušnosti.
- Dechem aktivované inhalátory: Není třeba koordinace, dávka se uvolní podtlakem při nádechu.
- Práškové formy: Vyvinuty pro eliminaci hnacích plynů a zjednodušení (např. Turbuhaler, Easyhaler). Spouští se prudším nádechem.
- Nebulizátory: Tvoří aerosol z roztoků nebo suspenzí (ultrazvukově či tryskově), vhodné pro malé děti a těžké stavy.
Farmakoterapie se dělí do dvou hlavních skupin: léky preventivní (protizánětlivé, udržovací) a léky záchranné (úlevové, bronchodilatační).
![]() Video-návody pomáhají pacientům správně používat inhalátory např. zde.
Video-návody pomáhají pacientům správně používat inhalátory např. zde.
Farmaka pro preventivní udržovací léčbu (kontrolující)
Z hlediska prevence jsou nejvýznamnější protizánětlivé látky. Vedou k redukci bronchiální hyperreaktivity a chronických symptomů.
Kortikosteroidy
Nepůsobí přímo bronchodilatačně, ale silně potlačují zánět (inhibicí uvolnění kyseliny arachidonové, čímž blokují tvorbu mediátorů zánětu). Zvyšují citlivost adrenergních receptorů na β2-mimetika.
- Místní podání (aerosoly): Užívají se lipofilní kortikoidy (beklometason
 , budesonid
, budesonid , flutikason
, flutikason , ciklesonid
, ciklesonid ). Účinek nastupuje za 3–7 dnů. Dávky do 200 μg/den obvykle nemají vedlejší účinky.
). Účinek nastupuje za 3–7 dnů. Dávky do 200 μg/den obvykle nemají vedlejší účinky.
- Nežádoucí účinky: orofaryngeální kandidóza, dysfonie. Prevencí je použití spaceru a výplach úst po inhalaci.
- Systémové podání: Jako nárazový cyklus (5–7 dní) ke zvládnutí těžkého astmatu nebo jako dlouhodobá terapie u nejtěžších forem (perorálně přednostně před parenterálně). Používá se prednison
 , methylprednisolon
, methylprednisolon aj.
aj.
- Nežádoucí účinky: hypertenze, steroidní diabetes, zpomalení hojení, osteoporóza, zpomalení růstu u dětí, útlum osy hypofýza-nadledviny, vředová choroba.
Antileukotrieny
Tlumí účinek pozánětlivých mediátorů - leukotrienů (nejsilnějších endogenních bronchokonstriktorů). Snižují sekreci hlenu a cévní permeabilitu.
- Antagonisté receptorů (per os): montelukast
 , zafirlukast. K profylaxi perzistujícího, aspirinového a pozátěžového astmatu. Podávají se od 3 let věku.
, zafirlukast. K profylaxi perzistujícího, aspirinového a pozátěžového astmatu. Podávají se od 3 let věku.
Beta2-mimetika s prodlouženým účinkem (LABA)
Pro vysokou rozpustnost v tucích přetrvávají v membránách buněk hladkého svalu. Účinek trvá 12 a více hodin.
- Inhalační: salmeterol
 , formoterol
, formoterol .
. - Osvědčily se v léčbě nočních záchvatů a prevenci námahou vyvolaného astmatu. Podávají se dlouhodobě pouze v kombinaci s protizánětlivou léčbou (kortikoidy).
Teofylin s prodlouženým uvolňováním
Metylxantin působící relaxačně na hladké svalstvo inhibicí fosfodiesterázy a vlivem na adenosinové A2 receptory.
- Dlouhé intervaly podávání (12–24 hod) zvyšují compliance.
- Farmakokinetika a toxicita: Terapeutická šíře je úzká (5–20 mg/l). Toxické příznaky zahrnují stimulaci CNS (nespavost, křeče), kardiovaskulární účinky (tachykardie, arytmie) a GIT potíže (nauzea, zvracení).
- Faktory ovlivňující metabolismus: Děti 1–9 let mají rychlý metabolismus (potřebují vyšší dávky), senioři, pacienti se srdečním selháním nebo jaterní cirhózou mají metabolismus zpomalený (riziko toxicity). Kouření cigaret naopak clearance teofylinu zvyšuje.
Kromony
Slabší protizánětlivý účinek, stabilizují membrány žírných buněk a eosinofilů.
- Kromoglykát sodný
 a nedokromil sodný. Plný účinek se vyvine po 4–6 týdnech, využití u lehkých forem a pozátěžového astmatu.
a nedokromil sodný. Plný účinek se vyvine po 4–6 týdnech, využití u lehkých forem a pozátěžového astmatu.
Anti-IgE protilátky
Rekombinantní monoklonální protilátky blokující IgE a degranulaci bazofilů (Omalizumab). Injekční podání pro obtížně léčitelné astma s účastí IgE (od 12 let, specializovaná centra).
Léky záchranné (úlevové)
Působí převážně v časné fázi alergické reakce a ovlivňují zejména reverzibilní bronchiální obstrukci.
Beta2-mimetika s krátkodobým účinkem (SABA)
Stimulují β2 receptory sympatiku, tlumí bronchokonstrikci a zvyšují mukociliární clearance.
- Rychlý nástup, účinek přetrvává 3–5 hodin.
- Zástupci: salbutamol
 , fenoterol
, fenoterol , terbutalin
, terbutalin . Používají se nepravidelně dle potřeby při dušnosti.
. Používají se nepravidelně dle potřeby při dušnosti.
Parasympatolytika (Anticholinergika)
Kompetitivní antagonisté na M-receptorech v bronších, tlumí vagový tonus.
- Kvarterní amoniové báze (nepronikají přes hematoencefalickou bariéru, chybí centrální účinky atropinu).
- Nástup je opožděný (maximum za 30–60 min) a účinek slabší než u β-mimetik. Vhodné u dětí s dráždivým kašlem nebo u pacientů reagujících na SABA tachykardií a tremorem. Zástupce: ipratropium
 bromid.
bromid.
Teofyliny s krátkodobým účinkem
- aminofylin
 (p.o. nebo i.v.). Injekční forma se používá u těžkých záchvatů za hospitalizace. Nutno hlídat plazmatické hladiny, zvláště pokud pacient užívá retardované theofyliny.
(p.o. nebo i.v.). Injekční forma se používá u těžkých záchvatů za hospitalizace. Nutno hlídat plazmatické hladiny, zvláště pokud pacient užívá retardované theofyliny.
Kombinovaná léčba
Pokud kontrola astmatu vyžaduje opakované dávky záchranných léků a zvyšování dávek kortikoidů (hraniční dávky jsou 400–600 μg/den u předškoláků, 800–1000 μg/den u školáků), přistupuje se ke kombinované léčbě – nejčastěji fixní kombinace inhalačního kortikosteroidu a LABA.
Léčba akutního záchvatu (exacerbace)
Akutní exacerbace je progresivní zhoršení dušnosti, pískotů a tlaku na hrudi, často spojené s úzkostí a vyčerpáním (dítě mluví trhaně, v předklonu). Normální pH u astmatického záchvatu je varovným znamením hrozícího selhání (únava svalů)!
- Inhalace SABA: 2–4 dávky každých 20 min v první hodině (při těžším záchvatu 4–8 dávek). Zásadní je použití inhalačního nástavce (spaceru) – tachypnoický pacient nevdechne lék z běžného inhalátoru správně.
- Kombinace s anticholinergiky: Lze přidat ipratropium.
- Systémové kortikoidy: Při nedostatečné odpovědi podáváme obvykle per os (základní dávka odpovídá 40–60 mg prednisonu). U hospitalizovaných hydrokortizon nebo methylprednisolon i.v.
- Kyslík: Při hypoxii ihned inhalace O2.
Poznámka: V akutním stavu se zásadně nepodávají mukolytika, sedativa, antihistaminika, p.o. SABA ani dlouhodobé inhalační kortikoidy!
Odkazy
![]() Vyzkoušejte si kvíz Asthma bronchiale!
Vyzkoušejte si kvíz Asthma bronchiale!
Související články
- Akutní bronchitida
- Obstruktivní bronchitida
- Recidivující bronchitida
- Bronchiolitida
- Astma bronchiale/kazuistika
- Terapie asthma bronchiale
- Profesionální astma
Externí odkazy
- Názorné video od Osmosis: Asthma - clinical presentation
 Akutní astma – interaktivní algoritmus + test
Akutní astma – interaktivní algoritmus + test Pozátěžový bronchospasmus
Pozátěžový bronchospasmus
Reference
- ↑ PETRŮ, Vít. Co víme o dětském astmatu?. Pediatrie pro praxi [online]. 2008, roč. 9, s. 148-152, dostupné také z <http://www.pediatriepropraxi.cz/artkey/ped-200803-0002.php>. ISSN 1803-5264.
- ↑ PETRŮ, Vít. Aktuální trendy v léčbě dětského astmatu. Pediatrie pro praxi [online]. 2007, roč. 8, s. 216-219, dostupné také z <http://www.pediatriepropraxi.cz/artkey/ped-200704-0005.php>. ISSN 1803-5264.
- ↑ (čistě teoreticky nemůže vzniknout před 1. rokem – ještě nejsou vyvinuté hladké svaly bronchů a těžko se to dá považovat v prvním roce za chronické onemocnění, obdoba astmatu v tomto věku – recidivující obstruktivní bronchitida).
- ↑ ROBBINS, Stanley L. a Ramzi S. COTRAN. Robbins & Cotran pathologic basis of disease. 10. vydání. Philadelphia, PA : Elsevier, 2021. s. 683 – 686. ISBN 978-0323531139.
- ↑ ZÁMEČNÍK, Josef. Patologie. 2. vydání. Praha : LD, s.r.o - PRAGER PUBLISHING, 2024. s. 410 – 411. ISBN 978-80-11-04919-5.
- ↑ MÁČEK, Miloš a Jiří RADVANSKÝ. Fyziologie a klinické aspekty pohybové aktivity. 1. vydání. Galén, 2010. 300 s. ISBN 9788072626953.










