Rizikové těhotenství a novorozenec
| Tady musí proběhnout stylistická úprava. | ||||
| Články ve WikiSkriptech by měly připomínat kapitoly v učebnici, ne bodové poznámky. | ||||
| V nápovědě můžete se podívat jak vypadá ideální članek. O vhodných změnách se lze poradit v diskusi. | ||||
Rizikové těhotenství popisujeme u žen, zatížených rizikovými faktory, které mohou nepříznivě ovlivňovat fyziologický vývoj plodu. Ve srovnání s běžnou populací, sledujeme u této skupiny pacientek zvýšený výskyt spontánních potratů, perinatálních komplikací (s možností úmrtí plodu či matky), dále zvýšenou novorozeneckou úmrtnost, výskyt vrozených vývojových vad a dalších komorbidit souvisejících s následným vývojem novorozence.
Těhotné s rizikovým těhotenstvím[upravit | editovat zdroj]
Škodlivé působení rizikových faktorů je podmíněno multifaktoriálně (charakter, délka působení noxy, vývojové stádium plodu, přítomnost jiných RF apod.). Míru rizika stanovujeme individuálně, na základě anamnestických údajů a aktuálního klinického stavu.
Rozlišujeme dvě skupiny:
- Těhotné s nízkým rizikem (Low risk pregnancy)
- do 34. týdne absolvuje prohlídky v intervalu 4-6 týdnů,
- od 34. týdne do termínu porodu absolvuje prohlídky 1x za 1-2 týdny.
- od 40. týdne prohlídky alespoň 2x týdně.
- Těhotné s konkrétně definovaným rizikem (High risk pregnancy)
- frekvence návštěv a rozsah vyšetření jsou stanoveny individuálně na základě charakteru a závažnosti klinického stavu těhotné.[1]
Do skupiny "low risk" patří těhotné ženy, které splňují následující kritéria:[2]
- jednočetné těhotenství;
- těhotenství po ukončeném 37. týdnu;
- nepřítomnost závažných stavů v gynekologické a porodnické anamnéze (gestační diabetes, anamnéza předčasného porodu, potratu, aloimunizace, porod císařským řezem, operace na děloze);
- nepřítomnost závažného interního, neurologického nebo psychiatrického onemocnění u rodičky, negativní anamnéza drogového abuzu;
- nepřítomnost aktuálních komplikací v probíhajícím těhotenství (fetální růstová restrikce, vrozené vady plodu);
- 17 < BMI < 35;
- kouření méně jak deseti cigaret denně;
- věk rocičky pod 18 nebo nad 38 let;
- plod nad 90. růstovým percentilem.
Při každé další návštěvě je opětovně posuzována míra rizika, s přihlédnutím k aktuálním výsledkům vyšetření (některé rizikové faktory vznikají až v průběhu těhotenství – gestační diabetes, hypertenze atd.).
- Rodinná anamnéza
- Ptáme se na familiární výskyt geneticky podmíněných chorob (trizomie, monogenně dědičná onemocnění, gonozomálně vázané poruchy atd.), vícečetná těhotenství, vrozené vývojové vady.
- Systémová onemocnění s podílem dědičnosti (hypertenze, hypercholesterolémie, diabetes, nádorová onemocnění, endokrinopatie, obezita, autoimunitní a hematologická onemocnění apod.).
- Spontánní potraty, porody mrtvého dítěte, předčasné porody a vážné komplikace v těhotenství a při porodu, v rodinné anamnéze, jestli byly porody přirozenou cestou nebo císařským řezem atd. (především u matky, sester a babiček).
- Osobní anamnéza
- Zajímá nás věk pacientky, její výška a hmotnost.
- Počet dětí, jejich postnatální vývoj a onemocnění. Předchozí gravidity (včetně ektopických, potratů a interrupcí). Ptáme se na průběh těhotenství, výskyt komplikací (preeklampsie, gestační diabetes, ektopie placenty, infekční komplikace), na porod (jestli byl v termínu, přirozenou cestou nebo císařským řezem, na změny polohy plodu, velikost plodu, odtok a charakter plodové vody, komplikace při průchodu porodními cestami, na patologická krvácení v průběhu nebo těsně po porodu).
- Zjišťujeme prodělané operace (hlavně v dutině břišní a pánevní).
- Ptáme se na systémová onemocnění (srdeční vady, hypertenze, arytmie, astma, alergie, cystická fibróza, IBD, autoimunitní záněty, diabetes mellitus, hypothyreóza, tyreotoxikóza, syndrom polycystických ovárií, nádorová onemocnění a prekancerózy, chronická onemocnění ledvin, jiné vývojové vady), geneticky podmíněné vady (hlavně fenylketonurie), neurologická a psychiatrická (RS, myopatie, epilepsie, BAP, deprese, úzkosti, schizofrenie).
- V rámci psychosociálního zdraví se ptáme na zaměstnání, rodinné zázemí, životní styl (hlavně strava a spánek), případné stresové faktory, abusus alkoholu, psychofarmak a jiných návykových látek (hlavně v době před diagnostikovaným těhotenstvím).
- Gynekologická anamnéza
- Zjišťujeme počátek a pravidelnost cyklu, užívání hormonálních přípravků, substituční hormonální terapie v minulosti.
- Prodělaná a diagnostikovaná gynekologická onemocnění (endometrióza, prekancérozy, nádory, myomatóza), opakované infekční komplikace (vulvovaginitidy, cervicitidy, PID) a podstoupené gynekologické výkony a operace.
- Dále zjišťujeme přítomnost STD (chlamydie, kapavka, syfilis, HIV, HSV, trichomoniázy).
- Farmakologická anamnéza
- Velice důležitá součást. Ptáme se na chronicky užívanou medikaci, především v návaznosti na zjištěná onemocnění. Dále se ptáme na užívané léky v období těsně před otěhotněním. Změny medikace v průběhu těhotenství konzultujeme s ošetřujícími lékaři.
- Alergická anamnéza
- Známé alergie na léky, jiné alergeny, především se ptáme na akutní reakce vyžadující hospitalizaci.
- Epidemiologická anamnéza
- Zajímá nás podstoupená očkování, cestovní anamnéza (lety letadlem), nedávné kontakty s infekčně nemocnými.
- Ptáme se na nákazu, prodělání či rizikový kontakt infekcemi s teratogenním účinkem (toxoplasmóza, rubeola, CMV, HSV, HBV, parvovirus B-19, HIV, virus chřipky, syfilis aj.), zda pacientka neužívá doplňky stravy s vysokým obsahem vitamínu A a také na expozici ionizačnímu záření a podstoupená RTG nebo CT vyšetření v nedávné době.
Riziková období v těhotenství[upravit | editovat zdroj]
Nejrizikovějším obdobím je 1. trimestr kdy probíhá organogeneze. Negativní působení rizikových faktorů vede nejčastěji ke spontánnímu potratu, případně k těžkým malformacím plodu, které nejsou slučitelné se životem.
- 0.–3. týden (gametopatie)
- Jako hlavní RF se uplatňují jakékoliv změny v okolí nidované zygoty (jizvy, infekce, vývojové vady), dále expozice ionizujícímu záření a RTG vyšetření. Poškození vede ke spontánnímu potratu ("vše nebo nic").
- V případě vzniklých chromozomálních a genetických abnormalit či VVV zárodečných listů dochází postupem vývoje k malformacím.
- 4.–12. týden (embryopatie)
- Hlavní RF jsou ionizační záření, léky, chemikálie (teratogeny), některé infekce, hypoxie, ketonémie, diabetická embryopatie, opakované hypoglykemie.
- Dochází ke vzniku VVV (závisí na velikosti expozice, načasování a na dalších faktorech).
- Po 12. týdnu (fetopatie)
- Jako RF se uplatňují některé virové infekce, malnutrice (karence živin), intrauterinní hypoxie, imunologický konflikt, hemolytická choroba plodu.
- Vzniká obranná reakce těla a začne se rozvíjet postupný zánět orgánů s následnou hypotrofií plodu.
Rizikovost a morbidita při porodu[upravit | editovat zdroj]
Zahrnuje faktory, které přímo souvisí s porodem a mohou způsobit postižení, nebo smrt novorozence, případně i matky.
Rizikové stavy před porodem[upravit | editovat zdroj]
- Hrozící předčasný porod
- Zaznamenáváme známky porodní činnosti již před ukončením 37. gestačního týdne.
- Nejčastěji bývá způsoben infekcí, insuficiencí děložního hrdla, či špatným sociálně-ekonomickým postavením matky.
- Předčasný odtok plodové vody (PROM)
- Stav, kdy plodová voda odteče dříve než 12 hod. Často způsoben patologickou poševní mikroflórou, která způsobí infekci amnia před porodem. Bývá asociováno s vysokým rizikem infekčních komplikací plodu a rozvojem adnátní sepse.
Porušený porodní mechanismus[upravit | editovat zdroj]
Jakákoliv odchylka od fyziologického průběhu porodu. Chorobné stavy plodu musíme předvídat a být připraveni na terapeutický zásah (indukce porodu, posilování či tlumení činnosti dělohy, císařský řez, indukce plicní zralosti apod.).
- Urychlený porod
- Spontánní porod, který trvá méně než 3 hodiny. Příčinou může být insuficience cervixu, hyperaktivita dělohy nebo zvýšená poddajnost porodních cest. Vede ke zvýšenému riziku porodního traumatismu a asfyxii novorozence.
- Protrahovaný porod
- Doba trvání u primipar delší než 20 hodin, u multipar déle než 14 hodin. Příčinou bývá slabá činnost dělohy, anomálnie porodních cest, případně nevhodná poloha plodu. Rizikem je vznik traumat, asfyxie a infekcí plodu.
- Asistovaný porod
- Pomocí kleští či vakuového extraktoru. Cílem je zkrácení II. doby porodní při protrahovaném porodu, když už císařský řez není možný. Stav je spojen s riziky vzniku traumat.
- Náhlé stavy při porodu
- Akutní situace, které ohrožují novorozence hypoxií.
- Abrupce placenty – traumatem nebo změnou cév (hypertenze, eklampsie). Riziko rozvoje hypoxie, šoku, v lehčím případě anémií plodu.
- Placenta praevia (vcestné lůžko) – dle zásahu do dolního děložního segmentu rozdělujeme na marginální, parciální a totální. Projevuje se opakovaným krvácením, vedoucí k anemizaci matky, blokuje sestup plodu porodními cestami, což může vést až k potratu.
- Perinatální asfyxie (akutní porucha placentární výměny plynů) – vede k poklesu O2 a hromadění CO2 (respirační acidóza), vlivem následné anaerobní glykolýzy se rozvine i metabolická acidóza.
- Příčinou bývají abnormality porodního mechanismu, porodní krvácení, dlouhodobá hypoxie plodu.
- V diagnostice je zásadní stanovit skóre podle Apgarové a vyšetření acidobazické rovnováhy.
Rizikový novorozenec[upravit | editovat zdroj]
Klasifikace rizikových skupin novorozenců:
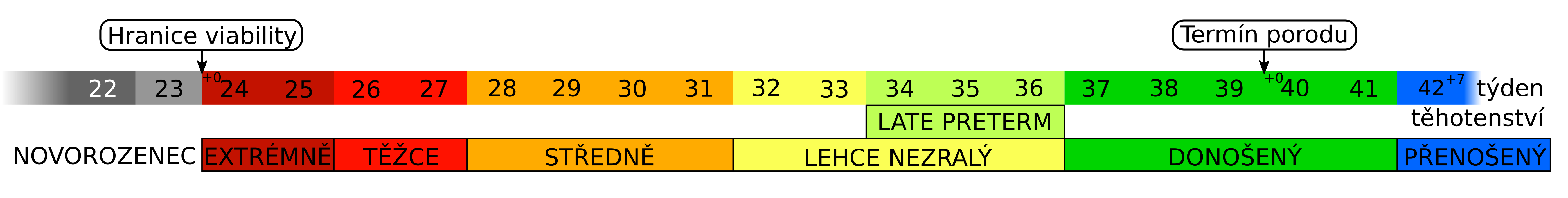
- Podle gestačního věku
-
- nedonošený (nezralý, předčasně narozený) – narozený před 37. týdnem těhotenství;
- donošený – narozený mezi 37. a 42. týdnem těhotenství;
- přenášený – narozený po 42. týdnu těhotenství.
- Podle porodní hmotnosti
-
- > 4 kg – novorozenec s velkou porodní hmotností;
- 2,5 – 4 kg – novorozenec s normální porodní hmotností;
- < 2,5 kg – novorozenec s nízkou porodní hmotností;
- < 1,5 kg – novorozenec s velmi nízkou porodní hmotností;
- < 1 kg – novorozenec s extrémně nízkou porodní hmotností.
- Podle vztahu gestačního věku a porodní hmotnosti
-
- hypertrofický novorozenec – s porodní hmotností > 95. percentilem;
- eutrofický novorozenec – s porodní hmotností mezi 5. a 95. percentilem;
- hypotrofický novorozenec – s porodní hmotností < 5. percentilem.[3]
Rizikový novorozenec vyžaduje po propuštění komplexní sledování zaměřené na prevenci, vyhledávání a léčbu specifických následků porodního stresu.
Novorozenec drogově závislé matky[upravit | editovat zdroj]
Nejčastější abúzus: alkohol, benzodiazepiny, marihuana, opiáty (kodein, heroin, morfin), barbituráty, amfetamin, kokain. Nadužívání látek vede k významnému ovlivnění metabolických a regulačních procesů plodu, které vedou k růstové restrikci a četným poruchám na orgánové i funkční úrovni. U alkoholu byl rovněž prokázán teratogenní účinek způsobující fetální alkoholový syndrom (nízká porodní hmotnost, mikrocefalie, mentální i motorická retardace, typický vzhled obličeje s vyhlazeným filtrem).
Obvykle se jedná o ženy s nízkým socio-ekonomickým statusem, mezi kterými je rovněž vysoká incidence pohlavně přenosných chorob (hepatitidy, HIV, syfilis, herpetické viry), které svým teratogenním účinkem přispívají k poškození plodu. Tento životní styl obvykle vede ke snižování imunitních mechanismů a častějším infekčním komplikacím. Výsev genitálního oparu je kontraindikací k porodu přirozenou cestou. Rovněž může dojít k ascendentní infekci, rozvoje PID a ohrozit tak plod adnátní sepsí.
Při kombinaci všech těchto faktorů se významně zvyšuje riziko abortu, předčasného porodu a syndromu předčasného úmrtí novorozence (SIDS).
Během 3 dní po porodu se u novorozence může rozvinout neonatální abstinenční syndrom (50-90 %). Tíže závisí na délce užívání návykových látek matkou a na délce intervalu mezi podanou látkou a porodem. Klinické projevy se mohou lišit dle užívané látky. Obvykle se projevuje nespecifickými příznaky (vysoce laděný křik, krátká doba spánku po jídle, zvýšený Moroův reflex, třes, hypertonie, křeče, problémy s krmením, zvracení, řídká vodnatá stolice, horečka, tachypnoe, tachykardie).
Včasná diagnostika bývá obtížná, protože matky závislost většinou tají. Anamnézou zjistíme typ látky, délku užívání, čas poslední dávky. Podle přítomnosti příznaků stanovujeme skóre dle Finneganové. Toxikologické vyšetření u novorozence provádíme z moči, smolky, pupečníkové krve, z periferní krve a z vlasů. U matky vyšetřujeme krev a moč. Zároveň provádíme laboratorní diagnostiku pro vyloučení jiných onemocnění.
Nejdůležitějším krokem v rámci terapie je zavedení režimových a výživových opatření. Dítě přemístíme na tiché, tmavé místo s pokojovou teplotou. Důležitá je šetrná manipulace a monitoring vitálních funkcí. Kojení umožňujeme jen plně abstinujícím matkám (přerušení kojení by vedlo k akutnímu rozvoji abstinenčních příznaků). Substituční terapii (morfin, fenobarbital, diazepam) indikujeme u novorozenců, kteří mají vysoké skóre dle Finneganové. Podáváme v nízkých dávkách, spolu se zlepšením klinického stavu, dávky postupně tlumíme.
Novorozenec diabetické matky[upravit | editovat zdroj]
U těhotných rozlišujeme diabetes I. a II. typu, které byly diagnostikovány už před otěhotněním, a gestační diabetes, který vznikne v souvislosti s těhotenstvím a odezní v průběhu šestinedělí. Typ diabetu nehraje velkou roli v rizikovém ovlivnění vývoje plodu. Podstatným faktorem je dostatečná korekce hladin glykémie a glykovaného hemoglobinu. Patologie se rozvíjí v důsledku dlouhotrvajících nekorigovaných hyperglykémií, které korelují s výškou hodnot glykémie a délkou trvání těchto stavů.
Rizika pro matku zahrnují tvorbu nadměrného množství plodové vody (polyhydramnion), rozvoj hypertenze, urogenitálních onemocnění, u žen s gestačním diabetem je vysoké riziko vzniku diabetu v následujících letech života. Často dochází k nitroděložnímu úmrtí plodu či novorozence.
Hyperglykémie významně zvyšují výskyt vrozených vývojových vad (až 4x vyšší riziko). Specificky se může vyskytnout diabetická fetopatie (makrosomie > 4000 g, plicní nezralost, hypoglykémie, hypokalcémie a hyperbilirubinémie). Nadměrná velikost plodu vede k četným traumatům matky i novorozence při porodu (torze ramének). Obvykle indikujeme porod císařským řezem. Plicní nezralost je rizikovým faktorem pro rozvoj syndromu respirační tísně. Novorozenec má zároveň zvýšené riziko vzniku diabetu I. i II. stupně už v raném dětství.
Screening těhotných pomocí oGGT ve 24. týdnu těhotenství napomáhá detekovat rozvoj gestačního diabetu. Ten je obvykle řešen pouze dietním opatřením. V případě neklesajících hladin glukózy, indikujeme podávání rychle působícího humánního inzulinu.
U žen se známou diagnózou diabetu je doporučeno plánované těhotenství s pečlivou přípravou (4-6 měsíců). Příprava zahrnuje korekce glykémie po vysazení perorálních antidiabetik a zahájení inzulinoterapie a mnohočetná vyšetření orgánových soustav, které mohou být poškozeny při diabetu. Plně kompenzovaná diabetička musí v průběhu těhotenství dodržovat stanovená dietní opatření. Automaticky je řazena do skupiny žen s rizikovým těhotenstvím.
Infekce matky v graviditě[upravit | editovat zdroj]
V těhotenství dochází k mírnému poklesu imunity. Tím se zvyšuje riziko infekčního onemocnění matky i plodu, probíhající infekce mívají těžký průběh. Cesty průniku ascendentní (per continuitatem z porodních cest/endometria matky, např. při urogenitálních infekcích), hematogenní (z krevního oběhu matky přes placentární bariéru) a descendentní (z vejcovodů).
V těhotenství jsou rizikové jak infekce způsobující těžké záněty, tak i teratogenně působící agens, mnohdy s mírnou symptomatikou při nákaze. Negativně ovlivňují vývoj plodu a vést až k potratu či rozsáhlý malformacím.
Zánětlivá onemocnění[upravit | editovat zdroj]
- Infikovaný potrat (endotoxinový šok, leukopenie, trombocytopenie, vysoký hematokrit).
- Ascendentní infekce (po odtoku plodové vody, streptokoky, E. coli).
- Infekce po dg. výkonech (amniocentéza, odběr choriových klků, fetoskopie, …).
- Puerperální sepse (residua post partum, mastitida).
- Infekce vyvolaná bakterií Streptococcus agalactiae (GBS)
- Nejčastější život ohrožující onemocnění novorozenců (úmrtí 24 hodin od manifestace). Mortalita 20-30 %. Asi u 30 % žen tvoří součást vaginální fyziologické mikroflóry. K infekci novorozence dochází intrapartálním přenosem z porodních cest. Mezi rizikové faktory patří porod nedonošených novorozenců, předčasný odtok plodové vody, nízký gestační věk, horečka v průběhu porodu atd.
- Časné infekce (80 %) obvykle probíhají pod obrazem neonatální sepse. Pozdní se častěji projevuje jako meningitida.
- Screening pro detekci GBS jako součást mikroflóry provádíme 35.-37. gestační týden. Při pozitivní detekci indikujeme ATB clonu při porodu (i.v. penicilin).
- Kapavka
- STD, způsobuje zánět cervixu a uretry. Přenos na novorozence při porodu (blefaritida, keratitida, pneumoine, meningitida).
- Léčíme ATB (cefalosporiny, penicilin, makrolidy).
- CHLUM (Chlamydie, ureaplasma, mycoplasma)
- Intracelulární bakteriální infekce, nejčastější STD. Způsobují PID, neplodnost a ektopickou graviditu. Obvykle probíhají asymptomaticky.
- Zvyšují riziko a morbiditu RDS novorozenců, způsobují atypické pneumonie a konjunktivitidy.
Infekce s teratogenním účinkem[upravit | editovat zdroj]
Infekce v těhotenství prokázanými teratogeny (syfilis, toxoplasmóza, rubeola, parvovirus B19, VZV, HBV, HIV, CMV, HSV, Listeria monocytogenes, Borrelia burgdorferi aj.) vede k malformacím plodu různého stupně, až k nitroděložnímu úmrtí.[4] Detekovaná infekce těmito patogeny je zdravotní indikací k interrupci (do 24. týdne těhotenství).
- HIV
- V prevenci transplacentárního přenosu infekce HIV+ matky na plod, indikujeme profylaktické podávání antiretrovirové terapie po celou dobu gravidity. Porod provádíme císařský řezem (abychom zamezili smísení krve matky a plodu). Laktace bývá pozastavena z důvodu přítomnosti virů v mléce.
- VZV
- Při exacerbaci onemocnění může replikovaný virus prostupovat placentou a způsobit neonatální varicellu, která při hojení vytváří četné jizvy a způsobuje tak rozsáhlé malformace.
- V rámci terapie podáváme acyklovir.
- Rubeola
- Významný teratogen, při expozici se u více než 80 % těhotných rozvinou závažné vývojové vady (katarakta, hluchota, vrozené vady srdce). Vždy indikováno přerušení těhotenství.
- Preventivním opatřením je kolektivní imunita získaná vakcinací.
- CMV
- V populaci velmi rozšířené onemocnění, které po primoinfekci perzistuje v organismu. U zdravých jedinců probíhá asymptomaticky.
- Riziko teratogenního účinku v je nejvyšší při primoinfekci v průběhu gravidity. U perzistujících infekcí může dojít významným snížením imunity k reaktivaci viru, který způsobí velmi vážné malformace (mortalita 30 %).
- HSV
- Primoinfekce v průběhu gravidity mívá velmi závažné důsledky na plod (především v pozdním těhotenství). Postiženo je asi 99 % nakažených novorozenců a mortalita dosahuje 40-60 %. Mezi hlavní projevy patří generalizovaný kožní výsev, těžké poškození očí a život ohrožující encefalitida.
- Při reaktivaci a výsevu genitálního oparu může dojít k přenosu na plod v průběhu přirozeného porodu. Ženám s aktivní infekcí preventivně podáváme Herpesin a indikujeme porod císařským řezem.
- Syfilis
- Součást screeningu, incidence prudce narůstá. Postižení plodu (kongenitální syfilis) závisí na stádiu infekce a gestačním stáří plodu. Infekce v I. trimestru bez léčby vede k potratu. Při léčbě (penicilin) nedochází k postižení plobu.
- Syfilis congenita tarda (infekce ve II. trimestru, latentní stádium)
- Projevy po 5. roce, Hutchinsonova trias (keratitis, vestibulární hluchota, soudkovité řezáky), tabes dorsalis, zánět n. II., caput quadratum, šavlovité tibie, parrotovy rýhy, sedlovitý nos, gotické patro.
- Syfilis congenita praecox (infekce ve III. trimestru, sekundární stádium)
- Projev u novorozenců, makulopapulopustulózní exantém hojící se jizvami (Parrotovy rýhy), kůže vypadá staře, atrofická, enantémy na sliznicích, coryza syphilitica, pneumonia alba, pazourkovitá játra, pemfigoid, alopecie, anémie.
- Syfilis congenita tarda (infekce ve II. trimestru, latentní stádium)
- Toxoplazmóza
- Protozoální infekce, v běžné populaci probíhá asymptomaticky. Primoinfekce v graviditě vyvolá granulomatózní zánět – Sabinova tetráda (hydrocefalus, chorioretinitida, encefalitida, kalcifikace CNS). Terapie – rovamycin, spiramycin
Odkazy[upravit | editovat zdroj]
Reference[upravit | editovat zdroj]
- ↑ ČGPS ČLS JEP. Zásady dispenzární péče v těhotenství (Revize doporučeného postupu ČGPS ČLS JEP č. 1/2019 Sb.) [online]. ©2021. [cit. 15.10.2021]. <https://www.pro-kosmeticky.cz/clenove/postupy/doc/2021-01%20-%20Zasady%20dispenzarni%20pece%20v%20tehotenstvi%20-%20DP%20CGPS%20CLS%20JEP%20-%20REVIZE.pdf>.
- ↑ KOUCKÝ, Michal. Organizace prenatální péče [přednáška k předmětu Gynekologie a porodnictví, obor Gynekologie a porodnictví, 1.LF UK]. Praha. 10.03.2025.
- ↑ LEBL, J, J JANDA a P POHUNEK, et al. Klinická pediatrie. 1. vydání. Galén, 2012. 698 s. s. 14-15. ISBN 978-80-7262-772-1.
- ↑ SEDLÁČEK, D, I ŠUBRT a J DORT. Kongenitální infekce. Pediatrie pro praxi [online]. 2007, roč. -, vol. 2, s. 72-76, dostupné také z <http://solen.cz/pdfs/ped/2007/02/02.pdf>.
Zdroj[upravit | editovat zdroj]
- BENEŠ, Jiří. Studijní materiály [online]. ©2007. [cit. 2009]. <http://www.jirben.wz.cz/>.
- ČGPS ČLS JEP. Zásady dispenzární péče v těhotenství (Revize doporučeného postupu ČGPS ČLS JEP č. 1/2019 Sb.) [online]. ©2021. [cit. 15.10.2021]. <https://www.pro-kosmeticky.cz/clenove/postupy/doc/2021-01%20-%20Zasady%20dispenzarni%20pece%20v%20tehotenstvi%20-%20DP%20CGPS%20CLS%20JEP%20-%20REVIZE.pdf>.
Literatura[upravit | editovat zdroj]
- HRODEK, O a J VAVŘINEC, et al. Pediatrie. 1. vydání. Praha : Galén, 2002. 767 s. s. 85-88. ISBN 80-7262-178-5.
- ŠAŠINKA, M, et al. Pediatria, zv. I a II. 1. vydání. Košice : Satus, 1998. ISBN 9788089171491.


