Chronická lymfatická leukemie
(přesměrováno z CLL)
| Chronická lymfocytární leukemie | |
| C91.1 | |
 | |
| Lokalizace | kostní dřeň |
|---|---|
| Incidence v ČR | 6/100 000 |
| Maximum výskytu | 72 |
| Terapeutické modality | chemoterapie, imunoterapie, inhibitory B-buněčné signalizace |
Chronická lymfocytární leukemie (CLL) je indolentní maligní lymfoproliferativní onemocnění, jehož podstatou je klonální proliferace a porucha apoptózy zralých B lymfocytů s typickým imunofenotypem. Tyto buňky se následně hromadí v krvi, kostní dřeni, játrech a slezině. Jedná se o nejčastější leukemii v západní dospělé populaci, její incidence v ČR je asi 6/100 000 obyvatel ročně. Typicky se vyskytuje u starší populace, medián věku při diagnóze je 72 let. Incidence narůstá s věkem.
Forma CLL bez průkazu klonálních lymfocytů v periferní krvi a kostní dřeni, pouze s postižením lymfatických uzlin nebo jiných orgánů se nazývá lymfom z malých lymfocytů (SLL). Podle klasifikace WHO se jedná o totéž onemocnění CLL/SLL, léčba je stejná jako u CLL.
Příčiny[upravit | editovat zdroj]
Patogeneze CLL nebyla dosud plně objasněna. Pravděpodobně se na ní podílejí změny na chromozomální úrovni (delece 13q, delece 11q, trizomie 12) a množství menších mutací, možná je i genetická predispozice v rámci rodiny.
Projevy[upravit | editovat zdroj]
Příznaky bývají nenápadné a nespecifické:
- příznaky anémie (únava, dušnost), leukopenie (infekce) nebo trombocytopenie (zvýšená krvácivost),
- B symptomy - horečky bez průkazu infekce, noční pocení, úbytek hmotnosti,
- zvětšené uzliny,
- hepatosplenomegalie.
Až 70 % pacientů je v době diagnózy asymptomatických.
Diagnostika[upravit | editovat zdroj]
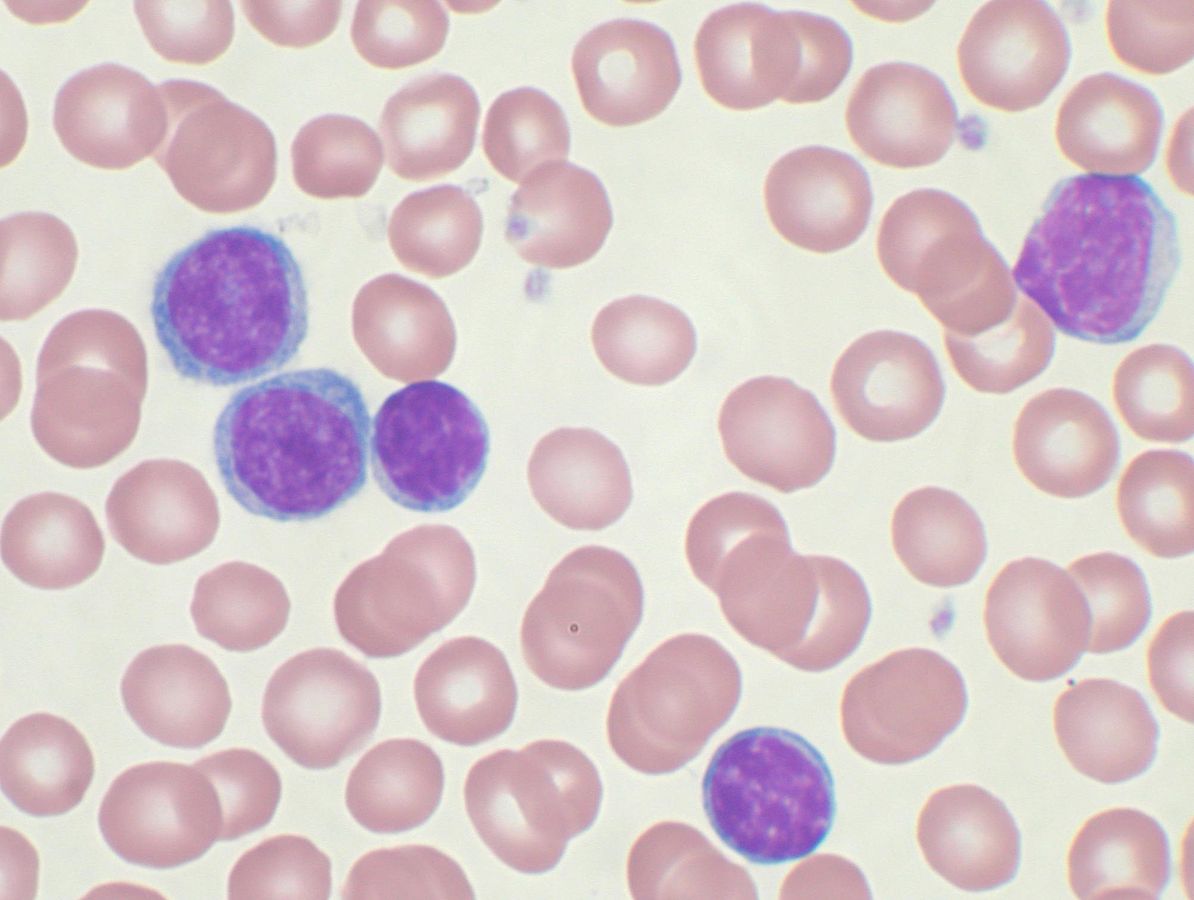
Diagnóza CLL je stanovena na základě vyšetření krevního obrazu a průtokové cytometrie periferní krve. Nutná je přítomnost ≧ 5x10^9/l klonálních B lymfocytů. Morfologicky se jedná o uniformní zralé lymfocyty s kulatým či oválným jádrem a kondenzovaným chromatinem. Tyto buňky jsou fragilní, v nátěru nacházíme i rozpadlá buněčná rezidua, tzv. Gumprechtovy stíny. Průtoková cytometrie potvrdí klonalitu a imunofenotyp B lymfocytů. Typické CLL buňky kromě univerzálních B-buněčných antigenů CD19 a CD20 exprimují CD5 a CD23, slabě CD79b a sIg (povrchový imunoglobulin) a jsou negativní na FMC7 (dg. kritéria podle Matutesové). Histologické vyšetření uzlin a kostní dřeně není ke stanovení diagnózy CLL nutné, ale má význam u podezření transformace CLL do agresivnější lymfoidní malignity (Richterův syndrom), při atypickém fenotypu buněk a v rámci objasnění etiologie případné anémie a trombocytopenie.
Při diagnóze se stanovuje na základě fyzikálního vyšetření a krevního obrazu klinické stádium dle Raie a Bineta:
Stádia dle Raie[upravit | editovat zdroj]
- 0 – Lymfocytóza
- I – Lymfocytóza + lymfadenopatie
- II – Lymfocytóza + spleno/hepatomegalie
- III – Lymfocytóza + anémie (Hb < 110g/l)
- IV – Lymfocytóza + trombocytopenie (<100x10^9/l)
Stádia dle Bineta[upravit | editovat zdroj]
- A – < 3 postižené skupiny uzlin
- B – ≧ 3 postižené skupiny uzlin
- C – Anémie (Hb < 110g/l) nebo trombocytopénie (<100x10^9/l)
Mezi další prognostické faktory patří lymphocyte doubling time (LDT), věk, performance status, různé cytogenetické aberace, hladina beta2-mikroglobulinu, LD nebo sérové thymidinkinázy.
Richterův syndrom je transformace do jiné agresivnější lymfoproliferace, nejčastěji do difuzního velkobuněčného B-lymfomu (DLBCL), vzácněji do jiných. Prognosticky se jedná o velice nepříznivý jev. Podezření vzbuzuje významné zvýšení laktátdehydrogenázy (LD), rychlá progrese lymfadenopatie (zejména asymetrické), rozvoj B symptomů nebo progrese nemoci při probíhající terapii. K určení rozsahu onemocnění může pomoci PET/CT, rozhodující je exstirpace uzliny s histologickým vyšetřením. Léčí se jako agresivní lymfomy podle příslušného histologického typu.
Léčba[upravit | editovat zdroj]
U asymptomatických pacientů (Rai 0, Binet A) se léčba nezahajuje, řídíme se strategií “watch & wait.” S pouhou mírnou anémií či trombocytopenií je možné léčbu nezahajovat a pravidelně sledovat.
Při středně pokročilém onemocnění (Rai I/II, Binet B) zahajujeme léčbu jen v případě průkazu aktivity CLL, je-li splněna alespoň jedna z podmínek:
- progresivní selhání kostní dřeně s cytopenií,
- masivní (nad 6 cm) nebo progredující splenomegalie,
- masivní (nad 10 cm) nebo progredující lymfadenopatie,
- progredující lymfocytóza nebo LDT pod 6 měsíců,
- autoimunitní anemie nebo trombocytopenie neodpovídající na kortikosteroidy,
- přítomnost B symptomů.
Pokročilé onemocnění (Rai III/IV, Binet C) je indikací k zahájení léčby téměř vždy.
Léčba u pacientů bez významných komorbidit[upravit | editovat zdroj]
První volbou je režim FCR – fludarabin, cyklofosfamid, rituximab (anti-CD20 monoklonální protilátka). Přítomnost delece 17p/mutace genu TP53 je indikací k léčbě inhibitory B-buněčné signalizace (ibrutinib, idelalisib). U relapsu nebo refrakterní CLL se podává ibrutinib, idelalisib, venetoclax (bcl-2 inhibitor) nebo kombinace anti-CD20 protilátky (rituximab, obinutuzumab) s cytostatikem (bendamustin, chlorambucil). V případě, že léčebná odpověď trvala víc než 3 roky, je možné zopakovat léčbu první linie.
Léčba u pacientů s významnými komorbiditami[upravit | editovat zdroj]
Můžeme použít režim FCR s redukcí dávek, kombinace anti-CD20 protilátky (rituximab, obinutuzumab) s cytostatikem (bendamustin, chlorambucil), při deleci 17p/mutaci TP53 ibrutinib či idelalisib. U relapsu nebo refrakterní CLL se podává opět některý z uvedených režimů, při selhání léčby inhibitory B-buněčné signalizace pak venetoclax. Pro stabilizaci autoimunitní hemolytické anémie nebo imunitní trombocytopenie asociované s CLL se nejčastěji volí imunosupresivní režim RCD – rituximab, cyklofosfamid, dexametazon. Podává se ale i komorbidním pacientům v rámci léčby CLL mimo imunitní cytopenie.
Transplantace krvetvorných buněk je jediná léčebná metoda CLL s kurativním potenciálem. Je však zatížena nezanedbatelnou peritransplantační mortalitou a rizikem potranplantačního relapsu. Doporučuje se u mladších pacientů s relabující/refrakterní CLL s delecí 17p/mutací TP53 a s obecně nepříznivým klinickým průběhem.
Podpůrná léčba má za cíl především předcházet infekčním komplikacím, případně je léčit. Podle intenzity léčebného režimu a potřeb konkrétního pacienta se podávají antibiotika, antivirotika, antimykotika, substituce imunoglobulinů, G-CSF, vhodné je očkování (pneumokok a chřipka).
Některé nové léky pro CLL ve stádiu klinického hodnocení
- Inhibitory B-buněčné signalizace: acalabrutinib, zanubrutinib, duvelisib,
- CAR-T lymfocyty (geneticky modifikované T-lymfocyty pacienta s afinitou proti definovanému antigenu exprimovanému na povrchu maligních buněk, u B-lymfoproliferací většinou CD19 a CD22).
Diferenciální diagnostika[upravit | editovat zdroj]
Podobné symptomy mohou mít:
- lymfom z plášťových buněk,
- splenický lymfom marginální zóny,
- prolymfocytární leukemie,
- vlasatobuněčná leukemie.
Prognóza[upravit | editovat zdroj]
CLL je velmi heterogenní onemocnění a individuální prognóza se výrazně liší. Pětileté přežití se však pohybuje kolem 80 % a velká část pacientů žije déle než 10 let. I když zavedení inhibitorů B-buněčné signalizace a bcl-2 inhibitorů v posledních letech znamená výrazný pokrok v léčbě tohoto onemocnění, zůstává stále CLL konvenčními režimy nevyléčitelná. Prodlužuje se však doba do progrese a výrazně se zlepšuje kvalita života pacientů, v klinických hodnoceních se testuje řada nových léků.
Odkazy[upravit | editovat zdroj]
Související články[upravit | editovat zdroj]
- Leukemie
- Akutní lymfatická leukemie
- Akutní myeloidní leukemie
- Akutní promyelocytární leukemie
- Chronická myeloidní leukemie
- Leukemie z vláskových buněk
- Chronická lymfadenóza dřeně (preparát)
Reference[upravit | editovat zdroj]
- BÜCHLER, Tomáš. Speciální onkologie. 2. vydání. Praha: Maxdorf, [2020]. Jessenius. ISBN 978-80-7345-651-1.
- DOUBEK, Michael, MAYER, Jiří (Eds.). Léčebné postupy v hematologii 2020. Doporučení České hematologické společnosti České lékařské společnosti Jana Evangelisty Purkyně. 1. vyd. 2020. ISBN 978-80-270-8240-7.
- Chronic Lymphocytic Leukemia: Diagnosis and Treatment
- Chronic lymphocytic leukemia: 2020 update on diagnosis, risk stratification and treatment


